Пневмоторакс – это патологическое скопление воздуха или других газов в плевральной полости. Он сопровождается одышкой, учащением дыхания и сильной болью в груди. Как осложнение, может произойти коллапс – спадение лёгкого с одной или с обеих сторон. Если вовремя не обратиться за помощью, исход может быть самым печальным. Разберёмся, какие симптомы могут сопровождать эту патологии и как её вылечить.
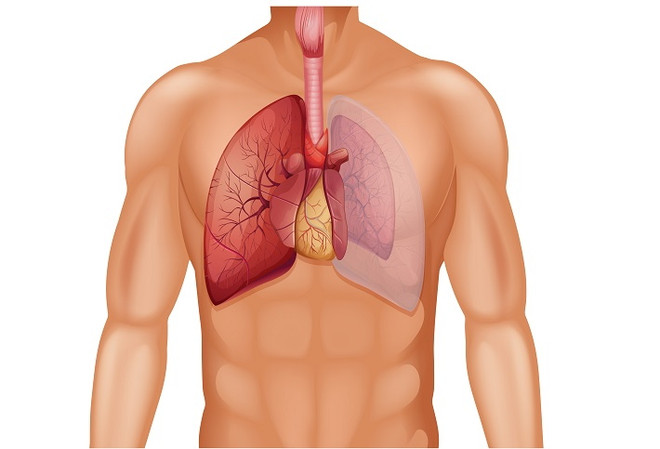
Это состояние, при котором воздух попадает в плевральную полость – пространство между лёгкими и внутренней поверхностью грудной клетки. В результате нарушается нормальное дыхание, а лёгкое может спадаться. В большинстве случаев требуется дренирование плевральной полости для вывода лишнего воздуха.
До недавнего времени патология чаще всего была ассоциирована с последствиями перенесённого туберкулёза лёгких. Однако после появления вакцинации БЦЖ заболеваемость тяжёлыми формами туберкулёза стала ниже.
Медики смогли идентифицировать больше причин для развития данного состояния.
Виды
По происхождению выделяют первичный и вторичный пневмоторакс.
Первичный, или спонтанный тип случается у людей без объяснимых причин, наличия заболеваний или произошедших травм. Как правило, состояние развивается у мужчин (в 3–6 раз чаще, чем у женщин) с высоким и худощавым телосложением.
До конца не изучен патогенез первичной спонтанной формы этой патологии. Некоторые эксперты допускают, что наличие пузырей воздуха под плеврой и есть причина развития спонтанного нарушения. Попадание воздуха в плевральную полость происходит в результате разрывов пузырей и булл. Субплевральные пузыри представляют собой небольшие, формирующиеся на поверхности лёгкого пузырьки, наполненные воздухом. Буллы – воздушные карманы, образующиеся внутри лёгочной ткани. Эта тема является объектом дополнительных исследований. Отмечено, что спонтанный пневмоторакс может возникать при резком перепаде давления: при полёте или погружению под воду.
Возникновение патологии может быть связано с различными травмами или заболеваниями, в этом случае его называют вторичным по отношению к основной болезни. Такая форма считается более опасной, поскольку лёгочная ткань у пациентов уже поражена основным заболеванием, снижен пульмональный резерв. Например, при эмфиземе лёгкое покрывается кистами, кавернами, буллами. В такой ткани могут создаваться участки, которые лопаются как воздушные шары при повышении давления из-за воздуха, застревающего на выдохе в мелких дыхательных путях.
По наличию сообщения с окружающей средой
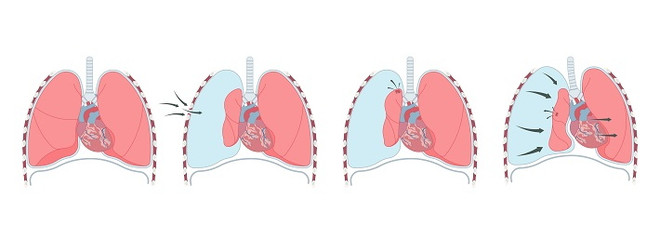
Различают несколько форм болезни.
- Закрытая форма. Нет сообщения с внешней средой, количество единоразово попавшего в плевральную полость газа не увеличивается при каждом вдохе.
- Открытая форма. В грудной стенке есть рана или отверстие, через которое воздух попадает в плевральную полость, создавая там давление, равное атмосферному. Это не даёт лёгкому расправиться, так как для нормальной работы лёгких необходимо поддерживать отрицательное давление в плевральной полости. Лёгкое перестаёт участвовать в дыхании, исчезает частично или полностью газообмен, и в кровь попадает меньше кислорода.
- Напряжённая форма (клапанный пневмоторакс). В плевральную полость накачивается воздух из-за образования клапана, пропускающего его из окружающей среды или из лёгкого в одностороннем направлении. Давление в плевральной полости повышается, происходит уменьшение венозного возврата. Из-за этого через несколько минут развивается системная гипотензия (падает давление крови в сосудах), остановка дыхания и сердечной деятельности (происходит электромеханическая диссоциация).
Напряжённый вид является частым осложнением при искусственной вентиляции лёгких с положительным давлением. Например, при сердечно-лёгочной реанимации или механической вентиляции.
В редких случаях он может развиваться как осложнение травматического нарушения, когда сама форма раны способствует её работе в качестве одностороннего клапана, пропускающего воздух внутрь плевральной полости.
По степени поражения
- Неполный (малый). Лёгкое спадает менее чем на 2–3 см по данным рентгенографии (что составляет менее 1/3 объёма лёгкого).
- Большой. Спадение лёгкого составляет более 1/3 от общего объёма.
- Тотальный. Происходит полное спадение лёгкого (уменьшение более чем на 1/2 объёма).
Другие формы
Российские клинические рекомендации для врачей выделяют отдельным видом верхушечный и ограниченный тип болезни. По распространению выделяют односторонний и двусторонний типы. Развитие полного двустороннего вида может в кратчайшие сроки привести к нарушению дыхательной функции и гибели пациента.
Существует уникальная женская форма – менструальный (катамениальный). Такая форма встречается у женщин детородного возраста (реже – у женщин в постменопаузе) и отличается от обычной патологии своей цикличностью, связанной с менструальным циклом. Считается, что одной из причин является внутригрудной эндометриоз. Частички ткани, выстилающей матку, в ходе их мигрирования по организму попадают в плевру через дефекты диафрагмы.
Также отдельно стоит рассмотреть вид ятрогенного пневмоторакса после процедуры торакоцентеза или дренирования плевральной полости. Лёгкое словно застревает в панцире из уплотнённой плевры. Затруднение дыхания требует немедленной медицинской помощи.
Частые причины, провоцирующие развитие нарушения
- Хроническая обструктивная болезнь лёгких. Состояние возникает из-за разрывов пузырьков и булл в лёгких.
- Муковисцидоз – заболевание, при котором нарушается работа желёз, которые вырабатывают секрет, покрывающий изнутри дыхательные пузырьки в лёгких. Секрет становится более густым.
- Эмфизема лёгких. Болезнь, при которой количество воздуха в лёгких повышается настолько, что нарушается их анатомия. Альвеолы становятся больше, а их стенки постепенно разрушаются, вызывая попадание воздуха в плевральную полость.
- Интерстициальные болезни лёгких (пневмокониоз, лёгочный фиброз).
- Травмы и ранения грудной клетки (медицинские манипуляции, огнестрельные и ножевые ранения, катетеризация вен грудной клетки и другие).
- Онкологические заболевания.
- Инфекционные заболевания лёгких (деструктивная пневмония, абсцессы, туберкулёз и так далее).
- Баротравмы (у ныряльщиков и пациентов на искусственной вентиляции лёгких).
Как развивается патология
Плевральная полость – пространство между двумя листками плевры (мембраны, окружающей каждое лёгкое). Плевра состоит из двух частей: висцеральной (прилегающей к поверхности лёгкого) и париетальной (прилегающей к внутренней стороне грудной стенки и диафрагме).
Плевральную полость заполняет плевральная жидкость. Её количество не превышает 20 мл. Эта жидкость выполняет роль смазки для поверхности плевры, уменьшая трение между ними при дыхании. Также полость (благодаря отрицательному давлению в ней) играет важную роль в процессе дыхания и регуляции объёма органов грудной полости. В норме воздуха в плевральной полости быть не должно, а давление в ней ниже атмосферного. Это помогает лёгким оставаться расправленными и обеспечивать лёгкое дыхание.
Плевральная полость имеет важное значение для нормальной работы дыхательной системы. При пневмотораксе в неё попадает воздух, вызывая нарушение нормальной вентиляции лёгких и создавая болевые ощущения. А также повышая риски развития неблагоприятных осложнений. Если произошла травма, а газ попал в полость, повышенное давление будет сжимать лёгкое.
Чем больше площадь повреждения, тем опаснее ситуация для пострадавшего. Закрытая форма нарушения опасна тем, что большое скопление газа начинает смещать органы средостения, включая сердце.
Могут развиться опасные нарушения:
- остановка сердца,
- нарушение дыхания,
- снижение оксигенации крови.
Повышается риск летального исхода.
Симптомы

Выраженность симптомов зависит от причины, количества проникшего воздуха и степени повреждения тканей. В случае небольшого по объёму пневмоторакса проявления могут отсутствовать. Человек может длительное время жить с воздухом в плевральной полости.
При отсутствии дискомфорта и выраженных симптомов возможно самостоятельное рассасывание воздуха без негативных последствий. При обращении к врачу или во время госпитализации проводят рентгенологическое исследование или МРТ, назначают кислородную терапию и обезболивающие средства. После этого лечащий специалист может оставить пациента под наблюдением на несколько часов или дней, чтобы убедиться в отсутствии симптомов.
Чем больше повреждение, тем ярче будут симптомы. Наиболее распространённые проявления:
- боль в грудной клетке (на стороне поражённого лёгкого), может иррадиировать в руку и шею,
- затруднение дыхания,
- лёгкая нехватка воздуха.
Важно! К врачу стоит обратиться, если резко появилась «кинжальная» боль, отдающая в руку, шею или верхнюю часть живота.
У больного могут развиться поверхностное частое дыхание, кашель, усиливающийся при движении. Изменяется голос, появляется общая слабость и головокружение. Левая и правые части грудной клетки будут двигаться несимметрично, одна из сторон может отставать при совершении дыхательных движений.
Появляется цианоз: лицо пациента бледнеет или становится синюшным. При наличии открытого вида патологии пациент лежит на стороне повреждения, плотно закрывая рану. Движения грудной клетки проявляют асимметрию. При осмотре заметен звук втягивания воздуха. Из раны при совершении выдоха может появляться пенистая кровь из-за попадания выходящего из раны воздуха.
Как оказать первую помощь
Патология является неотложным состоянием, требующим оказания немедленной медицинской помощи. При развитии патологии пациенту нужен свежий воздух, необходимо обеспечить доступ кислорода. После чего вызвать скорую медицинскую помощь.
При открытом типе первое, что необходимо сделать, – закрыть выходное отверстие, соединяющее грудную стенку с внешней средой (если это возможно). Особенно опасна клапанная форма, поскольку при неоказании необходимой помощи человек может погибнуть.
Для переведения в закрытую форму на рану накладывают повязку, называемую окклюзионной. Например, из толстого слоя ваты и марлевых бинтов. Или полиэтилена, клеёнки и подобных материалов. В дальнейшем необходимо проведение плевральной пункции, чтобы удалить циркулирующий газ, расправить лёгкое и вернуть на место сместившиеся органы средостения.
Диагностика
Врач проводит опрос пациента об условиях возникновения боли, сопутствующих заболеваниях лёгких и сердца, перенесённых травмах, занятиях спортом и путешествиях. В ходе осмотра доктор выявляет характерные признаки болезни: одышку, синюшность, полусидячее положение тела, боль, холодный пот. При наличии раны – оценивает её положение и опасность.
Также важен осмотр грудной клетки на предмет расширения межрёберных промежутков. Оценивается степень ограничения движения грудной клетки на поражённой стороне.
При наличии патологии будет заметно отставать движение в грудной клетке со стороны поражения. Дыхание при прослушивании будет слабым (по сравнению с другой стороной при односторонней форме заболевания). Могут увеличиться шея и грудная клетка (в случае осложнённого типа).
Происходит ослабление вибрации грудной клетки на стороне поражения при произношении звуков. При измерении кислородного насыщения крови показатель оксигенации может быть ниже 95%. Изменения могут обнаружить в общем анализе крови и мокроты. Но они весьма неспецифичны. В случае вторичного спонтанного заболевания лабораторные исследования отражают изменения, вызываемые основной болезнью лёгких.
Чаще всего назначают рентгенографию органов грудной клетки для определения зоны поражения лёгкого. На стороне патологии определяется зона просветления, видимая на снимке, на которой будет отсутствовать лёгочный рисунок. Отчётливо видно на снимке спадение лёгкого.
Органы средостения могут быть смещены в здоровую сторону, диафрагма – вплоть до углубления рёберно-диафрагмального угла (симптома глубокой борозды) у тяжёлых больных. Компьютерная томография, как более точный метод исследования, позволит получить схожие результаты с большей детализацией. Её также используют как способ исключения (или уточнения) хронического заболевания лёгких. Томография более эффективна в ходе лечения после удаления из плевральной полости газа.
По решению врача проводится диагностическая пункция: в случае пневмоторакса выходит воздух, а давление в полости плевры примерно равно атмосферному. При необходимости доктор проводит исследование причин вторичного нарушения. Для этого он назначает дополнительные исследования.
- Определение наличия альфа-1-антитрипсин в анализе крови. Методика исключает или подтверждает наличие эмфиземы лёгких.
- Расширенная компьютерная томография. Проводится сразу после полного расправления лёгкого.
- Консультация и обследование у генетика. Поиск признаков и исключение возможностей наличия синдромов Хогга – Дюбе и Марфа, Элерса – Данло. Опрос о здоровье родственников и наличии случаев перенесённого заболевания у родных. Оценивается риск наличия у пациента рака почки или патологии сердца.
- Обследование у гинеколога. При наличии симптомов ежемесячно в определённые дни цикла. Одним из симптомов может быть кровохарканье.
- Диагностическая торакоскопия с возможной биопсией лёгкого. Назначают в случае неуточнённых изменений в лёгких, выявленных по данным КТ. Или при частых рецидивирующих эпизодах пневмоторакса без объяснимых причин.
- Обследование у ревматолога – оценка здоровья кожи, суставов. Проводится для исключения возможности заболеваний соединительной ткани (ревматоидного артрита и склеродермии, синдрома Шёгрена). Считается, что у людей с синдромом «сухого глаза» повышен шанс заболеть.
Лечение
Если подтверждено наличие этого нарушения, необходимо удаление лишнего воздуха, восстановление отрицательного давления в полости плевры. И последующая профилактика рецидивов. Если проблема сопутствует основному заболеванию, то важной частью лечения будет избавление от болезни, провоцирующей попадание воздуха в плевральную полость.
Аспирация (удаление, высасывание) воздуха проводится с помощью пункционной системы в верхней части лёгкого. В случае двустороннего повреждения обоих лёгких (или при сильном повреждении) необходима установка дренажа с пассивной или активной аспирацией. Это проводится для избежания слишком быстрого расправления лёгких, что может привести к шоковой реакции пациента.
При грудном дренаже в грудную клетку вставляют трубку для дренирования (выведения) воздуха из плевральной полости. При этом применяют местную анестезию, пациенту дают обезболивающее и успокаивающее средство. Для оказания эффекта размер трубочки может быть сравнительно небольшим. После ввода трубки её фиксируют небольшим швом и подсоединяют к дренажной системе с водяным затвором или к клапану.
Схема работы позволяет воздуху выходить из плевральной полости без возможности попадания назад, что приводит к постепенному расправлению лёгкого. С клапанным вариантом системы (клапан Хаймлиха) пациент может идти домой. При использовании водяного затвора может потребоваться остаться на ночь в больнице. В некоторых случаях для полного расправления лёгкого требуется несколько дней. Процедура практически не вызывает осложнений.
При открытом виде хирург сначала выполнит ушивание раны, чтобы прекратить поступление воздуха в полость плевры. После чего проводят те же мероприятия по удалению воздуха, что и при закрытой форме патологии. При клапанном типе сначала с целью снижения давления его переводят в открытый, выпуская воздух с помощью толстой иглы. После чего хирургическим путём устраняют повреждение.
Для лечения менструального вида болезни женщине необходимо обратиться к нескольким специалистам, в том числе – пульмонологу и акушеру-гинекологу. Возможно проведение видеоторакоскопии в сочетании с гормональной терапией.
Попадание воздуха в плевральную полость может вызывать болевые ощущения, поскольку она содержит много болевых рецепторов, которые отсутствуют в лёгких. При лечении в условиях стационара важно обеспечить пациенту комфорт и адекватное обезболивание. Для этого могут использовать вагосимпатические блокады в области шеи. Если пневмоторакс повторяющийся (рецидивирующий), возникающий спонтанно и связан, например, с буллезной эмфиземой лёгких, необходимо провести хирургическое лечение причины – удалить воздушные кисты в лёгких.
Осложнения

Согласно статистическим данным, неблагоприятные последствия патологии встречаются примерно у 50% пациентов. Наиболее часто встречаются следующие виды осложнений.
- Эмпиема плевры (пиопневмоторакс). Скопление в плевральной полости гноя. Может происходить при распространении инфекции, возникшей в лёгких. Например, пневмонии или абсцессе лёгкого.
- Гемопневмоторакс. Представляет собой одновременное наличие в полости геморрагического выпота (крови) и свободного газа.
- Ригидное лёгкое. Легкое не может расправиться в результате образования соединительных тяжей.
- Анемический синдром – резкое понижение уровня гемоглобина.
- Экссудативный плеврит. В плевральной полости накапливается жидкость.
- Острая дыхательная недостаточность. Патологическое нарушение газового обмена в лёгких.
- Сердечно-сосудистая недостаточность, развившаяся из-за смещения средостения. Могут развиться аритмия и остановка сердца.
- Пневмомедиастинум – скопление воздуха в средостении.
- Эмфизема мягких тканей шеи и грудной стенки. Газ (воздух) проникает в мягкие ткани.
При травматическом виде (особенно в случае ранений) могут возникнуть осложнения, связанные с самой травмой. Наиболее частые среди них – гемоторакс, плеврит и эмпиема плевры.
Группы риска
У пациентов с заболеваниями дыхательной системы могут быть повышены шансы на развитие патологии. К таким группам относятся:
- пациенты с дефектами тканей лёгкого или плевральной полости;
- лица, уже имевшие эпизоды пневмоторакса в анамнезе;
- люди с доброкачественными новообразованиями лёгких и плевры;
- страдающие от бронхиальной астмы;
- спортсмены, занимающиеся пауэрлифтингом и бодибилдингом;
- курящие люди;
- лица с избыточной массой тела и ожирением в возрасте от 20 до 40 лет.
Прогноз и профилактика
Если пневмоторакс неосложнённый, то прогноз развития обычно благоприятный. Но рецидивы заболевания могут доставлять много проблем в случае наличия патологии лёгких. По статистике, после эпизода спонтанного нарушения в течение 3 лет у половины пациентов происходят рецидивы.
Современные методики профилактики предполагают выполнение видеоторакоскопии. Это малоинвазивная операция, проводимая под общим наркозом, в ходе которой делается надрез на коже грудной клетки, через который вводится инструмент с камерой на конце. Сначала проводят удаление булл (воздушные кисты и полости в лёгком). После чего может выполняться плевродез – процедура, направленная на склеивание плевральных листков и предотвращение образования новых воздушных полостей и коллапса лёгкого.
Это может быть достигнуто путём:
- абразии плевры – её специально растирают, создавая шероховатость, которая приклеивает лёгкое к грудной стенке при заживлении;
- париетальной плеврэктомии – удаления части париетальной плевры;
- введения химического раздражителя – талька (порошка, который вызывает воспаление и способствует склеиванию).
Пациентам, перенёсшим эту болезнь, стоит осторожно относиться к физическим нагрузкам. А также регулярно обследоваться у пульмонолога, чтобы исключить развитие заболеваний лёгких. Для них может быть проблематичным выполнение определённых движений, занятие активными видами спорта, перелёты на самолёте или погружения на глубину.
Существует практика предварительной аспирации воздуха из плевральной полости незадолго до перелёта, которая помогает выдержать перепады атмосферного давления на высоте. Возможно также выполнение процедуры плевродеза.
Ещё один способ – открытая торакотомия. Этот вид хирургической операции проводится всё реже, поскольку уступает по возможностям и безопасности применения видеоторакоскопии. Метод предполагает хирургическое вскрытие грудной клетки в подмышечной области. Как и при видеоторакоскопии, проводят удаление булл и плевродез. Пациенты, перенёсшие хирургическое лечение, могут жаловаться на постоянную боль.
Курение может ухудшить прогноз и повысить риски. Поэтому отказ от этой привычки может быть лучшим вкладом в своё здоровье. Пациентам с установленным диагнозом необходимо регулярно наблюдаться у пульмонолога и консультироваться с ним при необходимости внесения изменений в обычный образ жизни, чтобы обсудить план профилактики или лечения (авиаперелёт или соревнование по борьбе – всё, что может спровоцировать приступ).
Важно: статья не является медицинской рекомендацией. Для получения подробной информации обратитесь к специалисту.
Фото: Freepik.com (за исключением указанного особо)



