Есть мнение, что если не подстригать вовремя ногти, то они начнут врастать в кожу. Но вросший ноготь – это не столько косметическая проблема, сколько медицинская. Онихокриптоз может развиваться из-за неправильной обуви, неграмотного маникюра, ногтевого грибка, а также сахарного диабета и варикоза. Поддаётся ли вросший ноготь самолечению или в любом случае придётся идти к врачу?
Как ноготь вообще может врастать, если его регулярно подстригают или подпиливают? Действительно, это же не коготь, который может загнуться. Кроме того, ногти у человека с трёх сторон окружены небольшими кожными валиками, в которые они как бы вросли. Несмотря на то, что такие аргументы звучат здраво и убедительно, вросший ноготь (онихокриптоз) выделяют как не только косметическую, но и медицинскую проблему.
Чтобы понять, как и почему данная патология становится возможной, рассмотрим анатомию ногтя.
Анатомическое строение и особенности ногтя
Ноготь состоит из нескольких частей.
- Ногтевой матрикс – это тонкий слой активных клеток, находящийся под белой лункой ногтя. Он образует онихобласты – содержащие кератин клетки. По мере роста кератиновые клетки продвигаются от корня ногтя к ногтевой пластине (видимой части ногтя) и затвердевают.
- Лунка – это видимая и самая удалённая часть ногтевой матрицы. Она имеет беловатый цвет и форму полумесяца. Матрикс и ногтевое ложе соприкасаются как раз под лункой – в корне, находящимся внутри ногтевой пазухи.
- Ногтевой корень, растущий из ногтевой пазухи, – это расположенное под кожей основание ногтя.
- Ногтевое ложе – область пальца, располагающаяся под всей ногтевой пластиной. Находящиеся внутри неё кровеносные сосуды и нервы питают ногтевую пластину. Именно благодаря их наличию нормальный цвет здоровой ногтевой пластины – розовый.
- Ногтевая пластина – это твёрдая роговая часть ногтя. С трёх сторон она окружена кожными валиками (стенками ногтя) и только один её край (передний, дистальный, или свободный) не накрыт кожей.
- Гипохиний – это клетки эпителия, расположенные между передним краем ногтевой пластины и кожей кончика пальца.
- Эпонихий или проксимальная ногтевая складка – это утолщённый слой живых клеток кожи, находящийся возле основания ногтя.
- Кутикула – это тонкий слой омертвевших кожных клеток, как бы накрывающих стык кожных валиков и ногтевой пластины (преимущественно в районе лунки).
На неухоженных руках и ногах кутикула и гипохиний выглядят не слишком эстетично. Иногда слишком разросшаяся кутикула практически закрывает лунку ногтя, однако все три вышеперечисленных слоя клеток выполняют функцию защитного уплотнения, препятствуя попаданию инфекции под ноготь. Поэтому в процессе маникюра и педикюра удалять кутикулу следует очень аккуратно, чтобы не нанести травму. - Паронихий – это мягкие ткани по периметру ногтя. Именно в нём образуются заусенцы, развивается онихокриптоз и инфекционные нагноения.
Когда формируются ногти
Доношенный ребёнок рождается с полностью сформировавшимися ногтями. Некоторым малышам даже приходится подстригать ногти уже на первой неделе жизни. В какой же момент у будущего ребёнка появляются ногти? Приблизительно на 10–11 неделе внутриутробного развития плода на месте будущего ногтя возникает кожная складка.
Процесс кератинизации (постепенного затвердевания) ногтевой пластины начинается на 15 неделе. Формируется ногтевое ложе, а сама ногтевая пластина приобретает одновременно твёрдость и эластичность. Если же малыш появится на свет раньше срока, то одним из признаков его незрелости (недоношенности) будет как раз являться несформированность ногтевой пластины – ногти не доходят до кончиков пальцев.
В чём принципиальное отличие вросшего ногтя от нормального? У таких ногтей различается формирование ногтевой пластины. Общая черта: и нормальный, и вросший ногти растут непрерывно. Отличие: если здоровая ногтевая пластина растёт только в длину, то при врастании она разрастается в ширину. И таким образом постепенно деформируется.
Как выглядит вросший ноготь и что при этом чувствует пациент

Онихокриптоз встречается у людей обоих полов, ему подвержены как взрослые, так и дети. Гиперемия (покраснение) поражённой области, набухание и дискомфорт при надавливании незначительны лишь на самом начальном этапе болезни.
Симптоматика онихокриптоза напрямую зависит от стадии заболевания – не почувствовать его практически невозможно. И если говорить о внешнем виде, то чем дольше патология остаётся невылеченной, тем неприятнее выглядит поражённый участок с эстетической точки зрения.
Если вы заметили у себя или у своего ребёнка нехарактерное набухание и покраснение мягких тканей около (односторонний онихокриптоз) или вокруг (двусторонний онихокриптоз) ногтя, не откладывайте визит к врачу. Также к специалисту нужно обратиться, если кожные валики начинают наползать с боков на ногтевое ложе, а сам палец становится болезненным при прикосновениях и горячим.
Наиболее часто патология поражает большие пальцы ног. Но это не означает, что остальные ногтевые пластины на кистях рук и стопах застрахованы от врастания.
Стадии заболевания
Специалисты различают 4 стадии онихокриптоза: лёгкую (начальную), умеренную (среднюю), развитую и тяжёлую. Иногда говорят о 3 стадиях, но в этом случае умеренную и развитую стадии просто рассматривают как единую.
Лёгкая стадия:
- покраснение и припухлость поражённой области с одной или двух сторон;
- ещё не боль, но уже дискомфорт при небольшом надавливании (таком, как надевание и ношение обуви, обтягивающих носков, перчаток);
- цвет ногтевой пластины не изменён;
- сама ногтевая пластина прозрачная и не деформированная.
Умеренная стадия:
- покраснение нарастает, лёгкая припухлость постепенно переходит в отёк, возникает ощущение распирания в поражённой области;
- при лёгком надавливании уже чувствуется боль;
- ногтевая пластина остаётся без изменений.
Развитая стадия:
- околоногтевой валик (один или оба) утолщается и как бы наползают на ногтевую пластину настолько, что ноготь выглядит буквально врезавшимся в мягкие ткани пальца;
- поражённая область становится тёмно-красной и горячей;
- в месте врастания ногтевой пластины начинается нагноение, иногда – гноетечение;
- ногтевая пластина начинает вовлекаться в процесс воспаления;
- боль (иногда пульсирующая) может ощущаться даже в состоянии покоя.
Тяжёлая стадия:
- поражённая область сильно отекает;
- обильное течение гноя;
- происходит разрастание грануляции и формирование соединительнотканного рубца;
- ногтевая пластина истончается, становится подвижной, тусклой и ломкой.
Почему ноготь может врастать
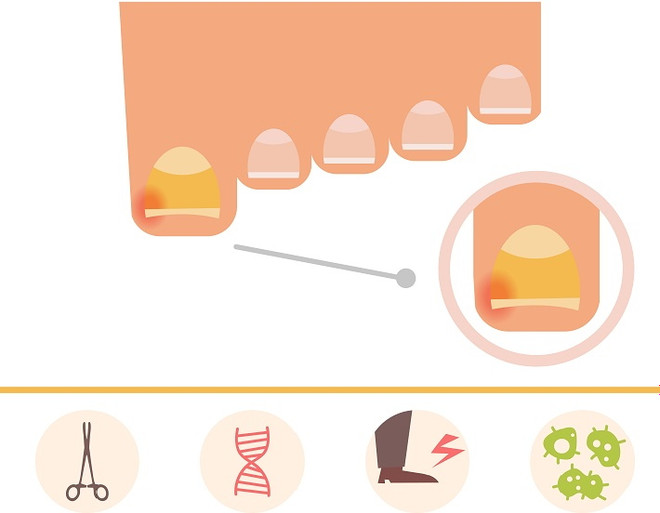
Есть несколько непосредственных причин онихокриптоза. Но их лучше отделять от усугубляющих факторов, поскольку сами по себе они не приводят к врастанию ногтя, а лишь становятся катализаторами заболевания в сочетании с исходными причинами.
Непосредственные причины
- Неправильное выполнение маникюра и педикюра. Слишком глубокое воздействие с заходом внутрь мягких тканей. Срезание углов ногтевой пластины. Неаккуратное удаление заусениц, неосторожная обработка кутикулы.
- Травмы ногтевых фаланг пальцев.
- У детей – врождённые патологии развития стопы, выражающиеся в несоответствии размеров ногтевого ложа, ногтевой пластины и околоногтевых валиков.
- У подростков – ношение не подходящей по возрасту обуви (высокие каблуки, платформы, «шпильки»). А также профессиональные занятия спортом, во время которых подросток вынужден носить нефизиологичную специализированную обувь. Например, классический балет (пуанты), бальные танцы (высокие каблуки), скалолазание (скальные туфли на 2 размера меньше фактического).
- Ношение неправильно подобранной обуви: узкой, сдавливающей, меньшей по размеру, сделанной из некачественных материалов.
- Длительное превышение нагрузки на передний отдел стопы. Например, ношение обуви на высоких каблуках, занятие некоторыми видами спорта.
- Нарушение гигиены стоп.
- Заболевания стоп или кистей рук, связанные с деформацией ногтевых фаланг.
Усугубляющие факторы
- Плоскостопие (особенно в сочетании с вальгусной деформацией стопы). Постоянная неправильная постановка стоп приводит к нарушению физиологического распределения нагрузки. В запущенных случаях при отсутствии должной коррекции (ортопедической обуви и ортопедических стелек) под ударом оказываются и ногти.
- Ручная работа с агрессивными веществами без защитных перчаток.
- Грибковые заболевания ногтей и кожи.
- Беременность. По мере прогрессирования беременности у женщины увеличивается масса тела и происходит смещение центра тяжести с привычного места. Сочетание мышечной неподготовленности с неправильной обувью и отсутствием должного ухода за ногами может приводить к весьма серьёзным поражениям ногтевых пластин.
- Избыточный вес. Механизм действия такой же, как и при беременности.
- Патологии крови. Здесь речь идёт об избыточном свёртывании и ухудшении работы периферических капилляров. Такое состояние может приводить к нарушению питания тканей, к ухудшению заживления при микротравмах и повышенному риску инфицирования.
- Системные заболевания – недуги, ухудшающие периферический кровоток.
- Сахарный диабет. Повышенные на протяжении долгого времени сахара приводят к повреждению микрососудистого русла (капилляров) и ухудшению кровотока в нём. Ткани, кровоснабжающиеся такими сосудами, будут больше подвержены повреждениям.
- Варикозное расширение вен. Застойные явления в венах нижних конечностей повышают риск инфицирования даже при незначительных травмах.
Осложнения
Онихокриптоз неминуемо приводит к повреждению окружающих и подлежащих тканей. Такие повреждения становятся входными воротами для инфекции, которой в области ногтевой пластины всегда оказывается предостаточно.
Присоединение инфекции ведёт к возникновению разных патологий.
- Панариций. Нагноение пальца, которое может проходить все стадии: от кожной (самой лёгкой) до костной и суставной (самых тяжёлых).
- Лимфаденит и лимфангиит. Воспаление лимфатических сосудов по ходу поражённой конечности.
- Остеомиелит. Инфекционное поражение костного мозга, при котором в воспалительный процесс вовлекаются все элементы кости.
- Некроз тканей (гангрена), который неминуемо потребует удаления (ампутации) поражённого пальца
Кроме инфекционных, онихокриптоз может вызвать и неинфекционные осложнения.
- Разрастание новообразований. Длительно существующий вросший ноготь создаёт условия для хронической травматизации подлежащей ткани. А та, в свою очередь, ведёт к её перерождению. Под вросшим ногтем могут сформироваться гемангиомы, фибромы и даже злокачественные опухоли.
- Кровотечения из-за повреждения подлежащих сосудов.
Диагностика
Поскольку затягивание лечения онихокриптоза чревато осложнениями, не откладывайте визит к специалисту. Не стоит пытаться решить проблему у мастера педикюра или подолога – таким способом можно лишь потерять драгоценное время и усугубить ситуацию. Диагностикой и лечением патологии занимается исключительно хирург.
Стандартная диагностика при неосложнённом заболевании на первых двух его стадиях включает в себя только визуальный осмотр. Обычно этого достаточно.
Диагностика при подозрении на осложнения
- Лабораторные обследования могут понадобиться даже не при наличии гнойника, а в случае гнойных осложнений. В биохимическом анализе крови, сдаваемом натощак, будут присутствовать такие изменения, как лейкоцитоз, увеличение СОЭ и палочкоядерный сдвиг лейкоцитарной формулы влево.
- Рентгенографию стопы или кисти назначают при подозрении на остеомиелит (инфекционное поражение кости). Он развивается в результате проникновения дальнейшего распространения инфекции, что возможно при запущенном онихокриптозе.
Лечение
Конечно, лучшее лечение – это профилактика. Онихокриптоз рецидивирует у каждого пятого пациента, обратившегося к врачу с этой проблемой. Но что делать, если ноготь уже начал врастать?
В настоящее время лечение онихокриптоза, как правило, проводят оперативным методом. Но есть случаи, когда на начальной стадии (в качестве подготовки к хирургическому вмешательству и для профилактики гнойных осложнений) назначают вспомогательную консервативную терапию. Если же есть необходимость и возможность коррекции формы ногтевой пластины, пациенту может быть назначено ортопедическое лечение.
Важно: даже на начальной стадии нет смысла заниматься самолечением. Ногтевая пластина будет продолжать разрастаться вширь, травмируя мягкие ткани пальца и провоцируя нагноение с присоединением инфекции.
Консервативная терапия
- Уменьшение нагрузки на поражённую область. Для онихокриптоза на ноге – ношение свободной обуви, ограничение ходьбы. На руке – исключение физической нагрузки на кисть руки, нетугая стерильная повязка. В зимнее время – ношение варежек вместо перчаток.
- Строгое соблюдение правил гигиены ног и рук.
- Ванночки со слабым раствором соли, фурацилина, марганцовки.
- Прикладывание холодного компресса к поражённому участку.
- При необходимости проводят лечение сопутствующего заболевания (противогрибковые либо антибактериальные препараты).
Хирургическое лечение
Существует несколько вариантов хирургического лечения.
- Краевая резекция ногтевой пластины. Иссекают и удаляют тот фрагмент ногтевой пластины, который начал врастать в мягкие ткани (вместе с участком ростковой зоны, провоцирующей патологическую деформацию). Операция проводят амбулаторно под местной анестезией. Такое лечение можно получить у хирурга в районной поликлинике.
- Полное удаление ногтевой пластины. Проводится крайне редко и только в тех случаях, когда сохранение ногтя бессмысленно (например, при поражении грибком всей пластины), поскольку это сильно травмирует ногтевую матрицу. Новый ноготь отрастает долго, прооперированная область медленно заживает и становится гиперчувствительной. Это затрудняет соприкосновение даже с мягкими поверхностями. Вероятность рецидива – до 50%.
- Радикальное оперативное вмешательство проводится в осложнённых случаях с большой площадью врастания. В качестве подготовки могут применять медикаментозную терапию и краевую резекцию ногтя. Как и предыдущий метод, затрагивает всю ногтевую матрицу. Вмешательство может потребовать госпитализации и применения общего обезболивания.
- Радиоволновое и лазерное удаление вросшего ногтя. Самые щадящие методы лечения. В первом случае вместо скальпеля используют радиоволны, во втором – лазер. При данных операциях сводятся к минимуму возможное кровотечение, болевые ощущения и риск присоединения инфекции. Вероятность рецидивов минимальна. Рана после резекции заживает в течение 3 недель, новый ноготь отрастает за 3–4 месяца.
Ортопедическое лечение
Ортопедическим лечением принято называть коррекцию формы ногтевой пластины с помощью специальных пластин и скоб. Они закрепляются на ногте, постепенно выводя его из-под ногтевых валиков и не давая снова врастать. Такое лечение применяется как у детей, так и у взрослых, но требует времени и периодического наблюдения хирурга.
Если требуется коррекция ногтевой пластины на ногах, следует обращаться к подологу. Это врач, который специализируется на лечении и профилактике заболеваний стоп, выполняет медицинский педикюр.
Важно: необходимо понимать, что ортопедическое лечение не заменяет хирургического вмешательства при уже возникшей проблеме, а только дополняет его.
Профилактика
- Тщательное соблюдение правил гигиены рук и ног. Важно понимать, что подногтевое пространство – это постоянно существующий рассадник инфекции. Именно оттуда чаще всего и происходит заражение при микротравмах.
- При склонности к онихокриптозу – отказ от ношения тесной и узкой обуви, а также обуви на высоких каблуках.
- Своевременный и правильный маникюр и педикюр, исключающий слишком сильное срезание уголков ногтей.
- Своевременное лечение ортопедических заболеваний (плоскостопие, халюс вальгус и так далее). Либо постоянная поддерживающая терапия стоп.
- Незамедлительное обращение к врачу-дерматологу при подозрении на грибковые заболевания ногтей и кожи. Тщательное следование назначениям врача.
- Незамедлительный визит к врачу-хирургу при подозрении на онихокриптоз.
При своевременно начатом лечении прогноз благоприятный, несмотря на довольно высокий процент рецидивов. При внимательном отношении к своему здоровью и постоянной профилактике можно излечиться полностью.
Важно: статья не является медицинской рекомендацией. Для получения подробной информации обратитесь к специалисту.
Фото: Shutterstock / FOTODOM



