Во взрослом возрасте ветряная оспа в разы чаще протекает тяжело, а в 8 % случаев заканчивается смертельно опасными осложнениями. Максимальный риск осложнений возникает у детей до года и взрослых старше 15 лет. Без учёта туберкулёза и ВИЧ, ветряная оспа занимает 2 место в мире по экономическому ущербу. На первом находится ОРВИ.
Возбудитель

Ветряную оспу вызывает один из вирусов герпеса – Varicella Zoster. Иначе – вирус герпеса 3 типа. Особенность всей группы этих вирусов состоит в том, что попадая в организм один раз, они могут остаться в нём навсегда.
Варицелла вызывает два заболевания. При первом контакте с вирусом возникает ветряная оспа. В случае снижения иммунитета возникает опоясывающий лишай, он же опоясывающий герпес или Herpes Zoster. Эта болезнь происходит при реактивации Varicella Zoster из «спящего» состояния.
Важно! Если взрослый не болел ветряной оспой, он может ею заразиться при контакте с больным опоясывающим лишаем.
Иммунитет при ветряной оспе делает невозможным повторное заражение, но не удаляет вирус полностью. У 10–20% населения Земли герпесы пожизненно находятся в спинальных ганглиях или ядрах черепно-мозговых нервов. В случае ослабления иммунитета вирус выходит из нервной клетки и начинает распространение по её стволу. По мере его продвижения возникают специфические кожные проявления: зуд, острая боль и пузырчатые высыпания.
Повторно заболеть ветряной оспой взрослому можно в случае сильного подавления иммунной системы. Такое возможно, например, при ВИЧ.
История
Впервые болезнь была описана в середине 16 века как лёгкая форма естественной оспы. Это предположение оказалось неверным. У этих болезней разные возбудители. Схожи лишь некоторые проявления: интоксикация и появление сильно зудящих пузырей. Обе инфекции – вирусные. Но естественную оспу вызывают поксвирусы, а ветряную – герпес 3 типа семейства Herpesviridae. В 1911 году удалось выделить из ветряночного пузыря герпес 3 типа, после чего ветрянку стали считать абсолютно отдельным заболеванием.
Важно! Между ветряной и естественной оспой нет перекрёстного иммунитета! Перенесённое одно заболевание или вакцинация от него не защитит от другого.
Заразность
Источник инфекции – больной человек. Он может болеть и ветряной оспой, и опоясывающим лишаем. Тяжесть заболевания не имеет значения. То есть тяжёлый больной не будет выделять больше вируса, чем больной лёгкой формой.
Больной заразен 2 суток до высыпаний и 5 суток с момента появления последнего нового элемента сыпи. То есть пациент может заразить других, ещё не зная о том, что болен. Непрямой путь передачи (через привитых или болевших людей) невозможен. Контагиозность составляет 100% – заболеет каждый человек, столкнувшийся с вирусом впервые или не имеющий прививки.
Механизм передачи – воздушно-капельный, со вдыхаемым воздухом или при контакте с пузырями. Так как вирус недолго существует во внешней среде, на открытом воздухе заразиться сложно. Необходим тесный контакт: пребывание в одном помещении или квартире. Часто родители заражаются от заболевших детей.
Входные ворота инфекции – слизистая оболочка верхних дыхательных путей. Там начинается размножение и колонизация вируса. Затем по лимфатическим путям вирус попадает в кровоток, откуда разносится по всем органам.
Вирус фиксируется в коже и слизистых, где приводит к образованию классических ветряночных пузырей. Примерно 50% случаев болезни приходится на возраст 5–9 лет.
Так как вирус Varicella Zoster гибнет при ультрафиолетовом излучении, болезнь чаще всего случается тогда, когда нет солнца. Это зима и ранняя весна. Вирус очень неустойчив во внешней среде и живёт около 15 минут. Но он весьма летуч. Может распространяться с ветром и по вентиляционным шахтам. Погибает при ультрафиолетовом излучении (на солнце) и при нагревании. Сильные эпидемии повторяются каждые 3–4 года.
Сколько длится болезнь
Инкубационный период длится от 10 до 21 дня. В первые дни после контакта больной не заразен и может безопасно посещать места скопления людей. Важно помнить, что человек может заразить окружающих за 2 суток до начала высыпаний. В этот момент заболевание никак не проявляется.
За несколько суток до высыпаний поднимается температура, нарастает слабость и интоксикация. Могут быть снижение аппетита, головная боль, сонливость или бессонница. Заразным человек перестаёт быть через 5 полных суток после последних свежих высыпаний.
В динамике состояние может ухудшаться. Температура повышается до 38–39 ºС и выше. Возникает ломота в мышцах, усиливается головная боль. Возникают первые элементы сыпи. Изначально они могут быть похожи на укусы насекомых и лишь через несколько часов приобретают характерный для ветряночной сыпи вид.
Новые высыпания возникают волнами, с интервалом в 12–48 часов. Каждая новая волна сопровождается повышением температуры и ухудшением общего состояния. Говорить о начале выздоровления можно через 72 часа после нормализации температуры и отсутствии новых волн высыпаний.
Стадии развития сыпи

Для ветряночной сыпи характерна динамика развития. То есть каждый новый элемент проходит свой жизненный цикл. Из-за волн новых высыпаний на теле больного чаще всего бывают элементы в разных стадиях развития. Это явление получило название «полиморфизма сыпи».
Размер красных пятен не превышает нескольких миллиметров. Они могут сопровождаться ощущением зуда или ощущаться как горячие участки кожи. Держатся несколько часов.
Красное пятно увеличивается в размере и приподнимается над уровнем кожи. Проведя пальцем по коже, его можно нащупать. Эта стадия называется папулой. В центре папулы формируется кратероподобное отверстие.
Из кратера в центре папулы начинает вырастать пузырёк с прозрачным содержимым внутри. Такое высыпание называется везикулой. Больше всего это похоже на мелкие мозоли. Везикула мягкая и при надавливании довольно легко разрушается. Именно в этот момент возникает максимальный зуд. Жидкость внутри везикул содержит живой вирус и крайне заразна!
Пустулы выглядят как везикулы, но с гнойным содержимым внутри. Эта необязательная стадия является осложнением. Происходит, когда везикула нагнаивается. Начинается присоединение другой инфекции. Внешне выглядит как гнойный прыщ с белой головкой. Вокруг него может нарастать краснота и увеличиваться болезненность. В случае массивного нагноения могут появляться неблагоприятные признаки: увеличение лимфоузлов и очередная волна температуры.
Важно! Рубцы на коже остаются после стадии пустул – нагноения везикул. Ветряночные высыпания без нагноения проходят бесследно.
Через 2–3 дня везикулы сами вскрываются, образуя эрозии – мокнущие красно-розовые участки кожи. Эрозия быстро закрывается корочкой жёлтого или коричневого цвета. Это последняя стадия развития ветряночного элемента. Корочка сама по себе отваливается через 7–15 дней. Важно не сковыривать корочки раньше времени и не размачивать их! В случае естественного отпадания на коже не останется рубцов.
Иногда сыпь возникает на слизистых полости рта и половых путей. Такие элементы называют энантемами. Высыпания проходят те же стадии, что и на коже, но вскрываются быстрее, оставляя крайне болезненные эрозии. Заподозрить энантему можно при болезненности во время еды или питья. Высыпания на половых органах могут проявляться резями во время мочеиспускания и жжением во влагалище.
В период разгара болезни происходит постоянное появление новых элементов сыпи. Поэтому на коже могут одновременно присутствовать высыпные элементы на всех стадиях развития – от пятен до корочек. В момент появления новых элементов самочувствие больного ухудшается.
Ветряная оспа у беременных
Особенно опасна ветряная оспа для беременных. Чаще всего женщины детородного возраста уже болели ветрянкой. Если нет, то при планировании беременности обязательно надо проверить наличие антител Ig G к Varicella Zoster. В случае их отсутствия необходимо привиться от ветряной оспы дважды.
Вирус проникает через плацентарный барьер и вызывает поражение плода. Различают несколько вариантов ветряной оспы у беременных. Они зависят от времени заражения.
- Первичное заражение в первом триместре максимально опасно. Оно может приводить к выкидышу или к внутриутробной смерти плода. В 5% случаев отмечают формирование серьёзных пороков развития.
- Синдром врождённой ветряной оспы. Развивается у 2% новорождённых, чьи матери заразились Герпес Зостер на 13–20 неделе гестации. Для этого синдрома характерны необратимые изменения: недоразвитие мозга и конечностей, гипотрофия. У таких детей повышен риск возникновения опоясывающего герпеса в раннем возрасте.
- Неонатальная ветряная оспа. Случается, когда мама заразилась болезнью менее чем за 14 дней до родов. В этом случае ребёнок рождается с проявлениями ветряной оспы. Из-за особенностей кожи и иммунной системы заболевание протекает тяжело, с формированием массивных сливающихся эрозий на коже и быстрым выходом в осложнения по типу поражения головного мозга.
Для беременных повышен риск формирования ветряночной пневмонии. Летальность от ветрянки во время беременности по разным данным может составлять от 10% до 45%.
Классификация
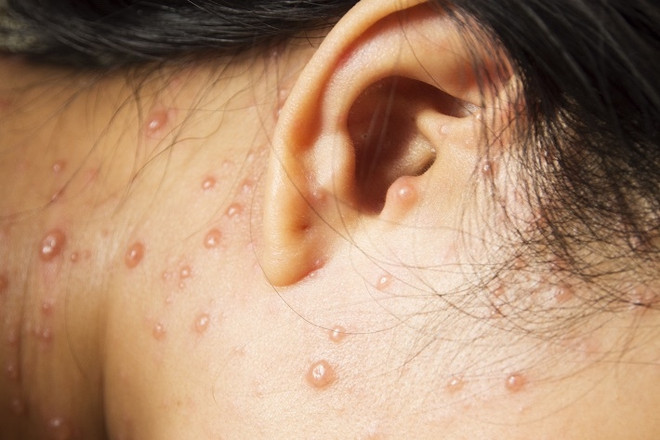
По клинической форме различают типичную и нетипичную формы. Типичная протекает про классическому пути с интоксикацией и температурой. Кожные высыпания проходят все стадии развития.
Атипичная делится на несколько групп.
- Рудиментарная. Нет всех явлений ветряной оспы. Может не быть интоксикации, стадия высыпаний заканчивается на фазе пятна или кратера.
- Пустулёзная. Присоединение другой инфекции с формированием гнойников на коже. Именно при пустулёзной форме образуются рубчики на коже.
- Буллёзная. Образование булл – сливных пузырей на коже больше 3 см в диаметре. Формирование булл – очень плохой симптом. Эта форма может закончиться серьёзными осложнениями.
- Геморрагическая. Ветряночные везикулы начинают наполняться кровяным содержимым.
- Гангренозная. Образование глубоких язв с участками отмирания кожи.
- Генерализованная. Форма с поражением многих внутренних органов. Именно эта форма может закончиться смертью.
- Абортивная. Заболевание заканчивается быстро, иногда в течение суток. Интоксикация не сильная, высыпания быстро исчезают, не проходя всех стадий развития. Эта форма может никак не проявляться. И переболевший человек не будет знать о своём иммунитете.
По степени тяжести
- Лёгкая – слабые высыпания, температура тела повышается до 38 ºС.
- Средняя – обильные высыпания по всему телу, температура выше 38 ºС.
- Тяжёлая – температура выше 39 ºС, высыпания обильные, осложняются присоединением кровоизлияний или наслоением сопутствующих инфекций.
У взрослых ветряная оспа чаще всего протекает в средней и тяжёлой формах.
По стадиям
- Продромальный период – период стёртых проявлений болезни. Нарастает интоксикация, умеренно повышается температура.
- Период разгара заболевания. Помимо увеличения температуры, присоединяется специфическая ветряночная сыпь.
- Период выздоровления или реконвалесценции. Наступает через 3 дня после нормализации температуры тела и последних высыпаний. В этот период человек ещё заразен!
Осложнения
У взрослых чаще, чем у детей случаются осложнения ветряной оспы.
- Ветряночный менингоэнцефалит. Самое грозное осложнение, которое чаще всего проявляется на 3–7 сутки от начала высыпаний. Возникает головная боль, повышается температура и нарастает интоксикация. Может начаться рвота, которая не приносит облегчения. Лечение только в стационаре. При ветрянке этот процесс протекает благоприятно, однако летальный исход тоже вероятен.
- Присоединение вторичной бактериальной инфекции. Чаще всего это стафилококк или стрептококк. Может развиться флегмона – гнойное воспаление жировой клетчатки и прилегающих мышц.
- Пневмония. Чаще встречается у беременных.
- Миокардит – поражение сердечной мышцы.
- Гепатит – поражение печени. Может проявляться внезапным пожелтением склер глаз и кожи.
- Острая постинфекционная мозжечковая атаксия. Так называют расстройство походки и координации движений в результате поражения мозжечка.
- Поперечный миелит – воспаление участка спинного мозга. Проявляется в нарушении чувствительности и двигательных функций определённых участков тела.
- Нефрит – поражение почек.
- Кератит – воспаление роговицы глаза. В случае отсутствия лечения может привести к потере зрения.
- Сепсис – размножение вируса в кровеносной системе с поражением многих органов. Часто приводит к смерти.
Диагностика
Важно! При подозрении на ветряную оспу лучше вызвать врача на дом! Не стоит идти в поликлинику, чтобы не заразить других людей.
Чаще всего диагноз можно поставить по характеру сыпи. Подобная смена стадий и полиморфизм высыпаний характерен только для ветряной оспы. К лабораторным обследованиям прибегают в случае стёртых проявлений. Или когда пациент болеет сразу несколькими инфекциями.
1. Полимеразная цепная реакция (ПЦР) для определения ДНК вируса. В качестве материала может использоваться кровь, слюна или содержимое везикулы.
2. Иммунофлюоресценция для обнаружения вируса в везикулах.
3. Анализы на антитела. Антитела класса М характерны для нового острого заболевания. Они будут обнаруживаться три недели после начала болезни. Антитела класса G – это белки памяти. Они остаются на всю жизнь после перенесённой болезни или вакцинации. Начинают вырабатываться на 3 неделе и позже после заражения или вакцинации.
Важно! Мама передаёт все свои антитела класса G ребёнку с током крови через плаценту и пуповину. Эти антитела остаются у новорождённого примерно 6 месяцев. Поэтому грудные дети чаще всего не болеют детскими инфекциями. У них есть мамины защитные белки.
4. Мазок Цанка с недавно лопнувшего пузыря. Под микроскопом будут видны гигантские многоядерные клетки и клетки со специфическими включениями.
5. Культуральный посев. Метод сейчас практически не используется, так как он проводится очень долго – иногда до 2 недель.
Лечение

Лечение лёгких и среднетяжёлых форм проводится дома. При тяжёлых формах человека обязательно госпитализируют. Какие методы используют для лечения болезни?
Препараты для снижения температуры и интоксикации. Следует отдавать предпочтение средствам на основе парацетамола.
Важно! Ибупрофен при ветряной оспе может утяжелить симптомы заболевания и вызвать тяжёлую инфекцию кожи и прилегающих тканей – некротизирующий фасциит.
Применение аспиринсодержащих препаратов тоже нежелательно. В сочетании с вирусной инфекцией возникает риск синдрома Рея. Это жировая инфильтрация печени и острая энцефалопатия.
Применяют и наружные препараты для снятия зуда. Нанесение растворов на везикулы поможет отследить возникновение новых пятен. Ещё они снимают зуд и предохраняют от инфицирования.
Раньше чаще всего использовали лекарства на основе красителей: зелёнку и «Фукорцин». Сейчас есть более щадящие методы – водные растворы цинка. Они эффективнее снимают зуд, способствуют скорейшему заживлению эрозий и гораздо проще смываются обычной водой.
При средних и тяжёлых формах назначают специфические противовирусные: «Ацикловир», «Валацикловир» и другие. Они подавляют синтез вирусной ДНК и максимально эффективны в первые сутки после начала заболевания.
Как отличить ветрянку от других детских инфекций: памятка
|
|
Корь |
Краснуха |
Ветрянка |
Скарлатина |
|
Инкубационный |
7–14 |
14–21 |
10–21 |
От нескольких часов до 7 дней |
|
Сыпь |
Плоские красные пятна на очень бледной коже. На лице, за ушами, переходят на руки и тело |
Розовые пятна на бледном фоне. Быстро распространяются на тело. Сыпь может сливаться и зудеть |
Специфическая полиморфная. Проходит стадии от мелкого красного пятна до везикулы (по типу мозоли) |
Ярко-красные пятна, сливаются. Всегда будет бледным носогубный треугольник |
|
Температура и интоксикация |
Высокая температура, сильная интоксикация |
Температура до 38,5ºС, интоксикация средняя |
Температура разная, интоксикация может быть тяжёлой |
Температура до 39ºС, сильная интоксикация |
|
Другие проявления |
Кашель, насморк и конъюнктивит. Возникают до сыпи. На слизистых щёк появляются специфические пятна Коплика |
Может возникнуть увеличение затылочных и других групп лимфоузлов |
Может быть сыпь на слизистых |
Насморк, боли в горле. Малиновый язык с подчёркнутыми сосочками. После прохождения сыпи формируется шелушение |
Вакцинация
Можно вакцинироваться от ветряной оспы живой аттенуированной вакциной. Полный курс вакцинации – это введение двух доз вакцины с интервалом в 4–6 недель. В случае контакта с больным ветряной оспой есть возможность экстренной профилактики. Надо сделать вакцину в течение первых 96 часов, лучше – 72. Чем раньше будет введена доза, тем меньше шансов заболеть, а в случае заболевания – получить более лёгкое течение.
В каких случаях вакцинация противопоказана?
- Гиперчувствительность к неомицину.
- При тяжёлом гуморальном или клеточном иммунодефиците.
- При острых инфекционных и неинфекционных заболеваниях, обострении хронических
- заболеваний. При лёгком течении заболевания вакцинацию проводят сразу
- после нормализации температуры.
- Во время беременности. Или при планировании беременности в течение 1 месяца после вакцинации.
- В период кормления грудью.
Несмотря на то, что ветрянка считается детской болезнью, возраст – не помеха для Varicella Zoster. Если вы не уверены, что болели в детстве, лучше сдать кровь на Ig G к Varicella Zoster. И сделать прививку в случае отрицательного результата. Это убережёт от многих тяжёлых проблем со здоровьем и сохранит жизнь.
Важно: статья не является медицинской рекомендацией. Для получения подробной информации обратитесь к специалисту.
Фото: Shutterstock / FOTODOM



