Чаще всего гепатит ассоциируется с асоциальной болезнью. Кажется, им болеют только слои населения, употребляющие запрещённые вещества через инъекции.
Но есть виды заболевания, которыми можно заразиться просто через загрязнённую воду! К счастью, сейчас многие виды поражений печени, которые ранее были неизлечимы, успешно лечатся. А защититься можно путём эффективной вакцинации.
Что такое гепатит

Это группа острых и хронических заболеваний печени. Причин их появления много. Это могут быть лекарства, токсические химические вещества или аутоиммунные процессы. Самым распространённым является поражение печени различными вирусами. По данным ВОЗ, ими страдают более 1 миллиарда человек.
Вирусы, которые вызывают болезнь, делятся на две большие группы. Первая – поражающие только печень. Самые известные – А, В и С. Вторая – вирусы, которые поражают другие органы (и печень в том числе, но не всегда). К ним относятся, например, вирусы герпеса.
Вирусы, которые поражают только печень, называют буквами латинского алфавита: А, В, С, D, E, F, G, SEN, Ti-Ti. На данный момент изучено 9 вирусов. На их долю приходится примерно 90% поражений. Они проникают в клетки печени и начинают там размножаться. В результате этого клетка погибает. И нарастает печёночная недостаточность, которая может привести к гибели человека.
История открытия
Первый вирус гепатита был открыт более ста лет назад русским учёным Сергеем Петровичем Боткиным. Болезнь получила название по первой букве латинского алфавита – «А». Изучение остальных вирусов стало возможным лишь в середине XX века.
В 1963 году учёный Б. Бламберг нашёл в крови австралийских аборигенов ранее неизученный белок. Этот белок получил название «Австралийский антиген». Оказалось, что белок чаще встречался у больных гепатитом. Он получил название по второй букве латинского алфавита – «В». За это открытие исследователь получил Нобелевскую премию. Чуть позже (в 1970 году) получилось увидеть сам вирус под микроскопом.
Классификация вирусов
Все вирусы разделяют на несколько групп.
По генетическому материалу:
- РНК-содержащие: А, С, Е, F, G;
- ДНК-содержащие: В, D, Ti-Ti, SEN.
По механизму передачи:
- фекально-оральный: через загрязнённую воду, пищу, предметы быта;
- парентеральный: с кровью больного человека при переливании, использовании загрязнённых хирургических инструментов и игл;
- половой (чаще при орально-анальном контакте);
- вертикальный – от матери к плоду.
По хронизации:
- острый процесс – до 3 месяцев (это типы А и Е);
- затяжной процесс – от 3 до 6 месяцев (типы В и С);
- хроническое течение – более 6 месяцев (типы В, С, D).
По выраженности клинических симптомов:
- бессимптомные, вирусоносительство – характерно для В и С;
- манифестные формы с развитием всей картины болезни.
Ещё одна классификация – по степени тяжести.
- Лёгкая. Первый признак – небольшая желтизна склер и кожи, умеренное снижение аппетита и слабость.
- Средняя. Выраженная желтушность, тошнота, рвота, снижение аппетита. При пальпации – увеличение размеров печени.
- Тяжёлая. Резко выраженная желтушность. Анорексия. Сильная рвота. На ощупь печень уменьшается в размерах из-за отмирания её клеток.
- Крайне тяжёлая. Нарушение сознания. Осложнения в виде нарушения свёртываемости крови и асцита – выпота в брюшной полости.
Как протекает болезнь
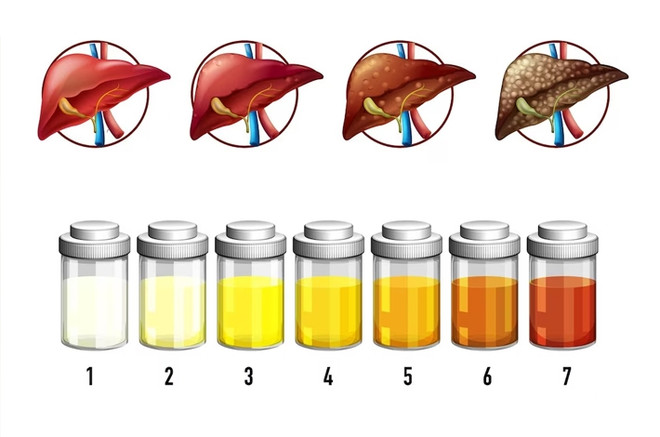
Для данной группы характерна определённая цикличность течения. Каждая фаза может быстро проходить или затягиваться надолго. Это зависит от вируса. Выделяют четыре стадии заболевания.
- Инкубационный период. Вирус размножается и распространяется по организму. В этот момент нет симптомов.
- Преджелтушный период. Возникают неспецифические симптомы: снижение аппетита, слабость, утомляемость, тошнота и рвота, боли в проекции печени. У курильщиков может отмечаться отвращение к сигаретам. Иногда возникают боли в суставах и крапивница.
- Желтушный период. Темнеет моча, желтеют кожные покровы, слизистые и склеры. Увеличиваются в размерах печень и селезёнка.
- Период восстановления. Регресс всех симптомов.
Сравнительная характеристика: памятка
|
|
А |
В |
С |
D |
E |
|
Путь передачи |
Фекально-оральный |
Кровь |
Кровь |
Игла |
Вода |
|
Инкубационный период (дни) |
15–45 |
40–180 |
20–120 |
30–180 |
14–60 |
|
Развитие эпидемий |
Да |
Нет |
Нет |
Нет |
Да |
|
Хроническое течение |
Нет |
Да |
Да |
Да |
Нет |
|
Рак печени |
Нет |
Да |
Да |
Да |
Нет |
|
Диагностика |
Ig M к геп.А |
HBsАg |
Anti - HCV |
Anti - HDV |
Anti - HEV |
Что происходит в печени
У печени есть примерно 500 различных функций. Она находится справа под диафрагмой, в брюшной полости. Снаружи печень закрыта рёбрами, это защищает её от ударов и прочих внешних воздействий.
Вещества, которые всасываются в кровь из кишечника, поступают в печень для преобразования. Она активирует ряд лекарств. Преобразует «отходы» организма в безопасные вещества. Накапливает энергию в виде гликогена. Является местом синтеза факторов свёртывания крови и полезных белков. При вирусном гепатите все эти функции нарушаются.
Важно! Печень – один из немногих органов, способных к регенерации. Она может восстановить свой нормальный объём при сохранении лишь 30% первоначального размера!
Желтуха связана с нарушением обмена билирубина. Билирубин – это продукт превращения гемоглобина. Гемоглобин содержится в эритроцитах и отвечает за перенос кислорода. В среднем эритроцит живёт 120 дней. После его смерти гемоглобин превращается в билирубин и попадает в печень, где соединяется со специальным веществом – глюкуроновой кислотой. Она служит своеобразным «транспортом». Именно в такой связке ненужный билирубин может покинуть организм человека с желчью, калом и мочой.
В кишечнике эта связка превращается в стеркобилин. Именно он окрашивает кал в тёмный цвет. При болезни не происходит захвата билирубина из крови. Он накапливается и окрашивает кожу и слизистые в жёлтый цвет. В кал не поступает стеркобилин. Поэтому кал теряет свою привычную окраску и становится обесцвеченным, вплоть до белёсого. Из крови в мочу начинает проникать билирубин, окрашивая её в тёмный цвет.
Из-за нарушения свёртываемости крови может развиваться геморрагический синдром – возникает сильная кровоточивость и синяки. Опасным признаком считается обнаружение кровоизлияний в местах прилегания тесной одежды. Например, резинок от носков и нижнего белья.
Страдает белково-синтетическая функция печени. Не вырабатываются в должном количестве альбумины, которые необходимы для удержания жидкости в кровяном русле и клетках. Возникают отёки и выпот в брюшной полости – асцит.
Осложнения
- Острая печёночная энцефалопатия. Делится на три стадии. При лёгкой нарастают слабость, перепады настроения, заторможенность или признаки агрессии. Характерны тошнота, рвота, желтуха, специфический запах изо рта. Вторая стадия – прекома. Увеличиваются заторможенность, дезориентация во времени и пространстве, могут быть судороги. Третья стадия – кома. Полная утрата реакции на внешние раздражители, отсутствие рефлексов. Непроизвольные дефекация и мочеиспускание. Нарастает желтуха и кровоизлияния.
- Холецистохолангит – воспаление желчевыводящих протоков и желчного пузыря. Появляются выраженные боли в правом подреберье, зуд кожи.
- Гемолитико-уремический синдром. Сочетание гемолитической анемии, снижения уровня тромбоцитов и острой почечной недостаточности.
- Аутоиммунный гепатит. При повреждении клеток печени вирусом иммунная система начинает распознавать их как нечто чужеродное. В результате вырабатываются аутоагрессивные антитела.
- Гепатоцеллюлярная карцинома – весьма опасный рак печени.
- Криоглобулинемия – аутоиммунное поражение стенок сосудов из-за накопления в их стенках патологических белков. Приводит к некрозу и образованию язв. В тяжёлых случаях можно потерять конечность или часть органа, которые не получают адекватного кровоснабжения.
- Цирроз печени – гибель клеток печени и их замещение соединительной тканью. Процесс необратим, нарушаются все функции печени. При циррозе орган значительно уменьшается в размерах.
- Нейропатии. Аутоиммунные поражения нервов. Проявляются болями, нарушением чувствительности, слабостью мышц.
- Внутриутробная гибель плода. Бывает при вирусе Е у беременной.
Диагностика
Включает в себя несколько этапов.
- Показатели крови. Клинический анализ крови с обязательным подсчётом тромбоцитов и СОЭ. Билирубин: общий, прямой и непрямой. АЛТ, АСТ, гаммаглутаминтранспептидаза (ГГТП), протромбиновый индекс (ПТИ), щелочная фосфатаза, альфафетопротеин.
- Общий анализ мочи. Поможет обнаружить кровь (гематурия), белок (протеинурия) и цилиндры.
- Обнаружение ДНК и РНК вируса при помощи метода ПЦР – полимеразно-цепной реакции.
- Обнаружение антител к специфическим вирусам.
- УЗИ органов брюшной полости. Важно обращать внимание на размеры печени и структуру её тканей.
- Фибросканирование. Это метод, основанный на методике оценки эластичности ткани печени. Внешне метод похож на ультразвуковое исследование органов брюшной полости, но проводится на немного другой аппаратуре с измерением иных параметров. Здоровая печень обладает мягкой и эластичной консистенцией. Чем больше печень повреждается, тем она менее эластична.
- Биопсия ткани печени. Чаще всего проводится при подозрении на тяжёлое осложнение – рак печени.
Лечение
При состояниях лёгкой степени тяжести лечение можно проводить на дому. В случае с гепатитом А, который передаётся бытовым путём, необходимо разлучить больного с непривитыми и не перенёсшими болезнь людьми. Обязательно использование индивидуальной посуды, приборов и полотенец.
Важно соблюдать диету с исключением алкоголя, жирной и копчёной пищи. Не рекомендован приём соли в большом количестве.
Для типа С разработана специфическая противовирусная терапия, которая ведёт к полному исчезновению вируса из организма больного человека. Для видов В и D терапия позволят добиться полной ремиссии, однако вирус полностью не уничтожает.
Профилактика
Для вирусов А и В разработаны высокоэффективные вакцины. От типа В прививки включены в национальный прививочный календарь. Первая прививка делается в первые сутки после рождения. Повторные делают в возрасте 1 и 6 месяцев жизни. Если человек не был привит в детстве, вакцинацию можно провести во взрослом возрасте.
От типа А вакцинация проводится по эпидемиологическим показаниям – прививают людей, выезжающих в районы, где есть большой риск заболеть. Прививка разрешена с 1 года жизни, проводится дважды с минимальным интервалом в 6 месяцев.
Другие меры предосторожности
- Контроль за качеством питьевой воды. Не следует из незнакомых источников. Во время путешествий лучше отдавать предпочтение бутилированной воде.
- Обязательное мытьё рук перед едой.
- Отказ от незащищённых половых контактов.
Обязательно нужно проверять все сертификаты и правильность обработки инструментов в случае обращения в салоны, где будут проводить процедуры с нарушением целостности кожи: пирсинг, татуировки, маникюр.
Важно: статья не является медицинской рекомендацией. Для получения подробной информации обратитесь к специалисту.
Фото: Freepik.com



