Актиномикоз – это хроническое инфекционное воспаление, которое может развиться у животных и человека порой из-за простой царапины. Болезнь вызывают лучистые грибки актиномицеты, провоцирующие развитие абсцессов, свищей и гранулём в тканях тела. Сложность в том, что его часто путают с респираторной инфекцией, мочекаменной болезнью и даже анемией. Разберёмся, что происходит в организме при актиномикозе и как его лечат.
Актиномикоз и актиномицеты
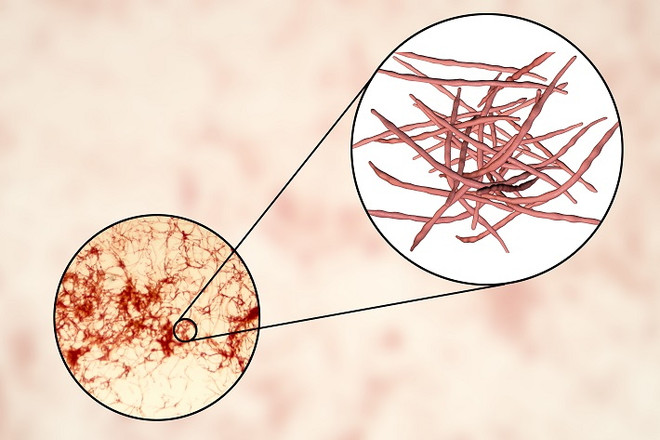
Актиномикоз – это хроническое инфекционное заболевание, вызываемое лучистыми грибками (актиномицетами), попадающими в организм при ослаблении иммунитета.
К актиномицетам относят грамположительные аэробные и микроаэрофильные бактерии, способные формировать мицелий, а также частицы кокковидного характера, образующиеся при разделении мицелия.
Бактерии могут содержаться в окружающей среде: в почве, в воде, на растениях и так далее. Также они могут свободно жить на коже человека, в верхних дыхательных путях, на зубах, на слизистых, не причиняя вреда до определённого момента.
Заболевание поражает людей от 16 до 60 лет и может длиться годами. Мужчины болеют в среднем в два раза чаще, чем женщины. Распространённость заболевания часто недооценивают: его доля среди хронических воспалительных гнойных заболеваний доходит до 10%.
Классификация
Выделяют различные формы болезни. Они зависят от локализации очагов поражения.
- Шейно-лицевая и челюстная. Встречается чаще всего. Воспаление развивается на боковых сторонах шеи и нижней челюсти.
- Торакальная. Могут поражаться лёгкие, грудная стенка и молочные железы.
- Абдоминальная (брюшная). Поражаются органы брюшной полости и ткани брюшной стенки. Чаще всего – слепая кишка и аппендикс. Болезнь может развиваться после колитов, энтероколитов, разрывов в слизистой оболочке дивертикула или аппендикса, других травм.
- Генитальная. Может возникать после перенесённых заболеваний, травм, родов и введения инородных тел. Например, после установки внутриматочных спиралей.
- Параректальная. Поражение крестцово-копчиковой, ректальной и ягодичной области. Причиной могут быть кисты, гидрадениты, геморрой и анальные трещины.
- Генерализованная. В редких случаях инфекция распространяется от первичных мест по организму.
В зависимости от локализации, заболевание могут классифицировать следующим образом: актиномикоз кожи, ЛОР-органов, головного и спинного мозга, щитовидной железы, глаза, печени, половых губ (может быть ассоциирован с пирсингом кожи и слизистых).
Некоторые виды встречаются крайне редко, в связи с этим заболевание неправильно диагностируют, и пациент долгое время не получает адекватного лечения.
Факторы риска
Основными факторами риска, повышающими шанс на развитие заболевания, являются:
- травмы кожных и слизистых покровов: царапины, ожоги, ушибы, переломы и прочие;
- гингивит и пародонтит;
- неудачные процедуры лечения и удаления зубов;
- периапикальные гранулемы;
- слюнно-каменная болезнь;
- аппендицит, энтероколит;
- установка внутриматочных спиралей;
- желчные и каловые камни;
- травмы лёгких и грудной клетки;
- геморрой и анальные трещины;
- хронические воспалительные болезни мягких тканей;
- различные сопутствующие заболевания (онкологические болезни, сахарный диабет и так далее).
Причины

Болезнь, вызванная бактериями Actinomyces, может проникнуть в организм через различные входные ворота. Экзогенные (внешние) способы проникновения инфекции – через повреждённую кожу, слизистые оболочки, мягкие ткани, переломы и участки хирургических вмешательств. Заболевание часто развивается в рудиментарных образованиях:
- эпителиально-копчиковый ход;
- урахус (структура, которая в норме присутствует в эмбриональном периоде и соединяет верхушку мочевого пузыря с пупочным канатиком);
- бранхиогенные свищи (в области шеи и лица).
Бактерии проникают через кожу или попадают на слизистую полости рта, глотки, пищевода или кишечника, поражают дыхательные пути. Распространёнными внешними источниками инфекции будут сено, навоз, зерновые культуры. Частое заражение в сельской местности связывают со злаковыми растениями. Кроме этого, инфекция может поступать через молоко крупного рогатого скота, муку, землю. Привычка жевать сорванные колосья или травинки может привести к заражению.
К внутренним источникам инфекции относят воспалённые миндалины, кариозные зубы, аппендицит, каловые камни и установленные внутриматочные спирали. Актиномицеты способны распространяться через кровь или лимфу, что значительно осложняет течение инфекционного заболевания.
Во время развития заболевания к нему может присоединиться другая бактериальная инфекция. Это усложняет течение болезни и процесс лечения, поскольку наступает общая интоксикация, развивается поражение органов.
Стадии заболевания
Первый этап развития заболевания может продолжаться от 1 месяца до 2 лет. После попадания актиномицетов в организм начинается ответная реакция. В месте нахождения бактерий образуется отёк и плотный инфильтрат, который со временем формирует более чётко выраженные области с абсцессами – актиномикомы. В первое время они не оказывают системного воздействия на организм, и часто пациенты не замечают начало заболевания.
При наступлении второго этапа происходит уменьшение микроциркуляции крови, нарушение окислительно-восстановительных процессов в тканях, усиливается воспаление. Образующиеся абсцессы (содержащие гной) могут увеличиваться и сливаться между собой. Ткани в месте поражения становятся более плотными, отёчными, приобретают красный оттенок. Места поражения и окружающие ткани могут иметь повышенную температуру.
Скорость распространения болезни напрямую зависит от тяжести инфекции, глубины и места поражения, иммунного статуса пациента, возраста, подхода к лечению, выбора препаратов для фармакотерапии и других факторов.
Третий этап характеризуется разрывом актиномиком с образованием свищевых ходов (свищевая стадия). После выхода гноя пациент чувствует облегчение. Воспаление начинает уменьшаться, процесс переходит в хроническую стадию.
На четвёртом этапе болезнь начинает переходить в циклическую форму. С периодами обострений, которые сопровождаются анемией, гнойной интоксикацией и поражением органов. В случае грамотно подобранного лечения в этот момент происходит рубцевание на месте очага воспаления, симптомы заболевания постепенно исчезают.
Важно понимать, что самостоятельное выздоровление практически никогда не происходит. В то же время риск развития генерализованного процесса и распространения актиномикотической инфекции на весь организм невелик.
Симптомы
Период от заражения до появления симптомов заболевания (инкубационный период) может длиться несколько лет. Наиболее часто встречаемый шейно-лицевой актиномикоз обычно начинается как небольшое припухшее покраснение, которое со временем образует мелкие свищи с выделением гнойного содержимого. Могут пострадать не только кожа, но и слюнные железы, глотка, язык, щёки, а также (в редких случаях) более глубоко расположенные области – головной мозг, кости черепа.
Торакальный вид по своим проявлениям напоминает респираторную инфекцию. У больного могут быть лихорадка, кашель, переходящий из сухого во влажный с отделением большого количества гнойной мокроты. Поражение распространяется от первоначального очага в лёгких, плевре или бронхах в другие ткани и органы, образуя свищевые ходы. К этой же форме часто относят актиномикоз молочных желёз и подмышечных впадин.
При актиномикозе мочеполовой системы характерны воспаление и боль в области таза, лихорадка и потеря веса. Заболевание может сочетаться с хроническими инфекциями и мочекаменной болезнью. У женщин наблюдаются выделения с примесью крови из влагалища.
Диагностика
Чаще всего диагностикой и лечением занимается врач-дерматолог. Также пациенты могут обращаться к врачу-инфекционисту или врачу общей практики, имеющему соответствующий опыт.
Часто первым диагностическим признаком болезни становится обнаружение в отделяемом из закрытого или прорвавшегося очага характерных актиномикотических друз. Они имеют вид желтоватых зёрен, похожих на крупинки песка. Это происходит, когда болезнь уже перешла во вторую или третью стадию (спустя как минимум месяц после её начала). Друзообразование происходит в ходе ответной реакции организма на выделяемые актиномицетами антигены, чтобы замедлить распространение заболевания.
Для заболевания также характерны определённые тканевые реакции:
- ячеистая структура тканей;
- гранулема, окружённая полинуклеарами, плазматическими клетками, лимфоцитами;
- микроабсцессы;
- лейкоцитарная инфильтрация;
- гранулематозное воспаление.
Друзы обнаруживают не всегда – примерно в 70% случаев. У некоторых разновидностей актиномицетов не происходит их образование. Поэтому отсутствие друз не гарантирует отсутствие этой болезни у пациента.
Важным методом диагностики является микробиологическое исследование, включающее микроскопию и посев материала на специализированные питательные среды.
Но мазки из полости носа, гортани или зева будут бесполезными в большинстве случаев, так как актиномицеты встречаются на слизистых здоровых людей.
Не в каждой лаборатории в наличии есть подходящие среды для выявления актиномицет. Опыт и квалификация сотрудников играют важную роль в осуществлении корректного забора материала и интерпретации результатов исследования. Для проведения дифференциальной (отличительной) диагностики актиномицет с другими бактериями выполняют гистологическое исследование материала.
В зависимости от типа питательной среды и типа красителя, используемого для выявления бактерий, результаты могут отличаться. Например, в жидкой среде культура актиномицетов будет создавать беловатые парящие комочки, а сама среда будет прозрачной при отсутствии сопутствующей инфекции. На плотной агаровой среде колонии бактерий будут плотными. Возможно образование пигментов, придающих колониям различные оттенки (от сероватого до чёрно-фиолетового).
Опытный врач, знакомый с заболеванием, может поставить предварительный диагноз по клинической симптоматике, ознакомившись с проявлениями болезни и результатами рентгенологических, КТ и ультразвуковых исследований. Частое присоединение ещё одной бактериальной инфекции «смазывает» клиническую картину, затрудняя диагностику и лечение.
Дифференциальная диагностика (отличие от похожих заболеваний)
Необходимо исключить другие схожие патологии для правильной постановки диагноза.
- При челюстно-лицевом актиномикозе следует оценить симптомы заболеваний со схожими клиническими проявлениями. Это могут быть абсцесс, флегмона, тяжёлые формы акне, различные гнойно-воспалительные патологии лица и шеи, туберкулёзный лимфаденит и другие.
- При торакальном необходимо убедиться в отсутствии заражения туберкулёзом легких, а также гистоплазмозом (болезнью Дарлинга), мастопатией, гнойным маститом, онкологическими заболеваниями молочных желёз, аспергиллезом и ксантоматозом.
- При абдоминальном важно определить отсутствие абсцессов печени и брюшной стенки, болезни крона, туберкулёза кишечника, онкологии и послеоперационных осложнений (лигатурных свищей), а также других возможных заболеваний.
- При генитальном врач оценивает проявления болезни с учётом возможности хронического гнойного гидраденита, пиодермии половых органов, миомы и рака матки, внематочной беременности, туберкулёза и флегмоны, а также других воспалительных процессов
- При параректальном схожие симптомы могут быть при атероме, параректальных свищах, туберкулёзе кожи и фурункулёзе ягодичной области, парапроктите, вызванном пиококками. И при других заболеваниях.
Перед врачом может стоять сложная задача выделить истинную причину заболевания и подобрать корректную терапию для пациента.
Лечение
Лечение зависит от стадии болезни, конкретного подтипа возбудителя и местоположения очагов воспаления. Также при подборе терапии врач учитывает чувствительность к препаратам и возможность проведения процедур и манипуляций.
Антибиотики
Назначаются наиболее часто. Актиномицеты чувствительны к антибиотикам пенициллинового ряда, тетрациклинам, карбапенемам и некоторым другим. Врач-дерматолог назначает курс антимикробной терапии, который может занять от 6 месяцев до года.
Для старта лечения часто применяют внутривенную «ударную» терапию длительностью до 6 недель с последующим переходом на препараты (таблетки, капсулы, суспензии). В лёгких случаях, когда заболевание не столь выражено, может быть достаточным применение короткого курса антибиотиков. Если инфекция осложняется присоединением других возбудителей (бактерий, грибов), необходимо учитывать возможное увеличение резистентности к антимикробным препаратам.
Для улучшения иммунного статуса больного назначают общеукрепляющую терапию, направленную на стимулирования регенеративных способностей организма и повышение эффективности лечения. Для этого используют аутогемотерапию (переливание собственной венозной крови пациенту), курсы витаминотерапии.
Актинолизатотерапия
Для лечения используют актинолизат – фильтрат из культуры актиномицетов.
Препарат вводят подкожно или внутримышечно в уменьшающейся курсовой дозе. В каждом курсе лечения запланировано 10–25 инъекций. Интервал между курсами составляет около 1 месяца. Число курсов напрямую зависит от характеристик заболевания: его тяжести, динамики, распространённости.
Актинолизат позволяет улучшить проницаемость защитной капсулы, окружающей очаг воспаления. Он также стимулирует иммунные реакции и оказывает заживляющее и противовоспалительное действия. Применение лизата позволяет повысить эффективность антибиотикотерапии и сократить количество курсов приёма антибиотиков.
Свищевые ходы промывают растворами антибиотиков и антисептических средств. При наличии сопутствующих заболеваний необходимо уделить внимание их терапии.
Хирургическое лечение
Важную роль играет локализация очагов. Большинство специалистов перед проведением вмешательства и удаления очагов инфекции проводят медикаментозную терапию, а также вскрывают и дренируют абсцессы и гнойные образования, очищают свищевые ходы и промывают их неоднократно растворами антисептиков и антибиотиков. После купирования острой фазы воспаления проводят хирургическое иссечение очагов. Процедуру могут выполнять поэтапно с интервалом в 2–4 месяца.
При актиномикозе молочных желёз проводят иссечение и очагов заболевания.
Если патология в области копчика приобрела широкое распространение на ягодицы, околоректальную область, промежность, радикальное удаление невозможно. В таких случаях предполагается иссечение крупных инфильтратов, очистка и дренирование свищей. При обширных поражениях может применяться кожная пластика с использованием лоскутов, взятых с других участков тела.
Физиотерапевтическое лечение
Проводится вскрытие очагов и электрофорез с применением растворов кальция хлорида и других. Также может использоваться ультразвуковая терапия в области поражения.
Топическая (местная) терапия
Используют мази, гели, растворы с антибактериальными средствами и антисептиками. Их применение способствует уменьшению воспаления и повышению эффективности системной терапии, а также улучшает очищение и дренирование поражённых областей.
Осложнения
При отсутствии своевременной диагностики и адекватного лечения больные рискуют приобрести хроническую форму патологии, длящуюся годами и значительно снижающую качество жизни. Возможно развитие инвалидизации и серьёзных осложнений:
- амилоидоз внутренних органов – накопление в клетках органов нерастворимого белка-амилоида с их последующей атрофией и некрозом;
- септикопиемия – одна из форм сепсиса с распространением гнойных очагов в различных органах и тканях;
- образование спаек (склеек) в брюшной полости;
- нарушение работы поражённого органа из-за его рубцевания и деформации в ходе болезни;
- гнойная интоксикация организма;
- устойчивая анемия, не поддающаяся лечению;
- малигнизация очагов поражения – развитие злокачественных образований в местах скопления возбудителя.
Болезнь может привести и к летальному исходу.
Профилактика и прогноз

Заболевание развивается медленно. Если лечение было начато своевременно и адекватно, то прогноз, как правило, благоприятный. При позднем начале терапии, когда у пациента развилась тяжёлая гнойная интоксикация, возможно развитие опасных осложнений.
Болезнь представляет собой локальную инфекцию, но при разрывах гнойников может произойти попадание грибка в кровь и распространение его в различные органы и ткани. К наиболее лёгким формам относят шейно-лицевую. Торакальные, абдоминальные и генерализованные формы принесут пациенту более серьёзные риски.
Ключевую роль в профилактике заболевания играет здоровый образ жизни и соблюдение правил личной гигиены. Важно проводить регулярную санацию полости рта, а также укреплять иммунитет, своевременно заниматься лечением хронических заболеваний, включая одонтогенные.
Следует тщательно мыть руки после работы с землёй или нахождения на природе. И избегать получения микротравм кожи. Например, использовать перчатки. В случае получения травмы важно как можно скорее проводить адекватную обработку антисептическими средствами.
Женщинам рекомендуют избегать многолетнего использования маточной спирали (более 5–10 лет). Простые меры профилактики и забота о здоровье помогут предотвратить развитие тяжёлых последствий заболевания.
Важно: статья не является медицинской рекомендацией. Для получения подробной информации обратитесь к специалисту.
Фото: Shutterstock / FOTODOM (за исключением указанного особо)



