Вирус Эпштейна – Барр относится к семейству герпесвирусов, это «родственник» вируса, вызывающего ветрянку и герпес на губе. Передаётся ВЭБ чаще всего через слюну больного при использовании общих с ним бытовых приборов, а также от матери к плоду. Специального препарата для лечения ВЭБ-инфекции не придумали, поэтому медикам остаётся во время болезни только поддерживать силы иммунитета. Прививки против ВЭБ-инфекции тоже пока нет, так что большее, что можно сделать прямо сейчас, это прочитать статью и узнать всю необходимую информацию о данном вирусе.

ВЭБ инфицировано огромное количество людей по всей планете. Он очень коварен, так как может вызывать множество различных заболеваний и форм, в том числе стёртых и бессимптомных, что дополнительно способствует его распространению. Но обо всём по порядку.
Как открыли вирус
Ещё в XIX веке русский педиатр Н. Ф. Филатов описывал болезнь, похожую на ангину, но не ангину. Протекала она с длительной лихорадкой, болями в горле, увеличением шейных лимфоузлов, увеличением печени и селезёнки, часто с сыпью. Происхождение её оставалось неизвестным вплоть до середины XX века, когда случайно в момент исследования биологического материала от онкологического больного был выявлен неизвестный до сей поры вирус, относящийся к семейству герпесвирусов.
Он был назван вирусом Эпштейна – Барр. То есть именами людей, его открывших: вирусолога Энтони Эпштейна и его аспирантки Ивонны Барр. Этот вирус был признан первым онкогенным вирусом в истории мировой вирусологии и медицины. А чуть позже он же был выделен из биологического материала лаборантки той же лаборатории, заболевшей недугом, похожим на Филатовский. Именно так была обнаружена связь между инфекционным мононуклеозом и множеством онкопатологий.
Что такое вирус Эпштейна – Барр
Вирус Эпштейна – Барр относится к герпесвирусам IV типа. Интересный факт: его ближайшие «родственники» – герпесвирусы I и II типа – вызывают лабиальный (на губе) и генитальный (на половых органах) герпес. Герпесвирус III типа носит название «герпес зостер» и вызывает знакомую нам ветряную оспу (ветрянку) или опоясывающий лишай. Есть и другие типы герпесвирусов, но они не настолько на слуху.
ВЭБ имеет в своём составе двухцепочечную ДНК в качестве генетического материала. ДНКТ покрыта особой внутренней оболочкой из липопротеинов (комплекса жиров с белками), которая имеет особую октаэдрическую форму – октаэдрический капсид. И наружную оболочку, на поверхности которой расположены комплексы белков с углеводами. Эти-то комплексы и отвечают за слияние (проникновение) вирусной клетки с клеткой хозяина.
Их разнообразие настолько велико, что иммунная система человека часто оказывается не готова быстро распознавать и уничтожить чужеродные вирусные клетки.
Сам вирус в организме человека может существовать в двух фазах:
- литической,
- латентной.
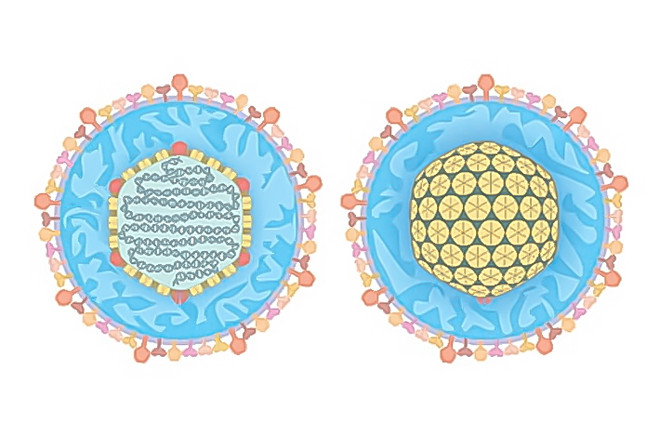
Под литической фазой понимается активное размножение и распространение вирусных частиц в клетках организма хозяина, что в клинической картине будет соответствовать острой форме болезни. Под латентной фазой понимается такое состояние, когда иммунная система человека смогла взять под контроль размножение вируса и остановила его.
Однако ВЭБ настолько хитёр, что полностью избавиться от него организму практически не удаётся. Поэтому он сохраняется в организме переболевшего человека в латентной фазе на долгое время.
В случае ослабления по каким-либо причинам иммунного контроля (стресс, тяжёлое заболевание, травма или операция, беременность и так далее) ВЭБ способен реактивироваться – то есть снова перейти из латентной фазы в литическую и начать воспроизводство своих вирусных частиц. Такая реактивация может приводить к целому ряду тяжёлых заболеваний, включая онкологические и нейродегенеративные.
Как распространяется вирус Эпштейна – Барр
ВЭБ передаётся исключительно от больного человека к здоровому. Для заражения частицы слюны, содержащие вирус, должны попасть организм. Такая передача может происходить несколькими способами.
- Воздушно-капельным путём при чихании, кашле, разговоре. Особенно в тесных помещениях в условиях большой скученности людей – детских садах и школьных классах, интернатах и домах ребёнка, казармах и так далее.
- Контактно-бытовым путём – при использовании общих столовых приборов, чашек и бутылок для воды, полотенец и носовых платков. А также при поцелуях.
- Трансплацентарным путём – от заражённой матери к плоду через плаценту.
Важно: здесь нужно учитывать тот факт, что для трансплацентарной передачи инфекции ВЭБ болезнь у матери должна находиться в активной (литической) фазе, а не в латентной. То есть присутствие в подавленном состоянии вируса в организме женщины не означает автоматического инфицирования плода.
- При переливании крови или при трансплантации органов.
Есть данные о том, что ВЭБ более устойчив во внешней среде, нежели другие герпесвирусы. Более того, исследователи приходят к выводу, что вирус становится более активным под действием некоторых видов излучения.
Какие заболевания может вызвать вирус Эпштейна – Барр

ВЭБ считается у медиков великим обманщиком. Клиническая картина вызываемых им заболеваний настолько разнообразна и так быстро меняется, что заподозрить инфекцию и поставить диагноз порой бывает достаточно сложно.
Наиболее известное и часто встречающееся заболевание, вызванное ВЭБ, – это инфекционный мононуклеоз. Им часто болеют дети и молодые люди. Но существует и множество других недугов, ассоциированных с ВЭБ. К ним относятся:
- лимфома Беркитта,
- назофарингеальная карцинома,
- синдром хронической усталости,
- лимфопролиферативный синдром,
- рак желудка,
- аутоиммунные патологии (рассеянный склероз и системная красная волчанка).
Какие существуют клинические формы ВЭБ-инфекции
Медики выделяют 3 клинические формы проявления ВЭБ-инфекции. Это:
- первичная острая инфекция,
- хроническая инфекция,
- реактивированная хроническая инфекция.
Первичная острая форма и реактивированная хроническая относятся к активным формам ВЭБ-инфекции. В отдельную группу выделяются ВЭБ-ассоциированные заболевания.
Рассмотрим наиболее часто встречающиеся недуги отдельно.
Инфекционный мононуклеоз
Заражение происходит от больного активными формами ВЭБ. К сожалению, наличие форм с небольшим количество клинических проявлений (а также стёртых форм) усложняет противоэпидемические мероприятия. А потому зачастую нет никакой возможности изолировать заражённых от коллектива.
Инкубационный период ВЭБ-инфекции в среднем составляет 40 дней, но сроки могут варьировать от 3 недель до 3 месяцев. ВЭБ обнаруживается лабораторными методами в крови больного за 22 дня до появления первых клинических симптомов, а в слюне больного – за неделю до этого.
В первые дни концентрация возбудителя в слюне максимальна. Это говорит нам о том, что пациент особенно заразен в первые дни болезни. Причём концентрация возбудителя может никак не коррелировать (не соотноситься) со степенью выраженности клинических симптомов.
Важно: пациент со стёртыми клиническими проявлениями может оказаться даже более заразным, чем человек с яркой характерной клиникой.
Какие существуют формы болезни

По длительности течения выделяют 3 формы заболевания:
- острая (до 3 месяцев),
- затяжная (от 3 до 6 месяцев),
- хроническая (длится более 6 месяцев).
По степени выраженности клинических проявлений выделяют 3 степени тяжести болезни.
- Лёгкое течение. Симптомы выражены незначительно, лечение симптоматическое в домашних условиях.
- Среднетяжёлое течение. Симптомы ярко выражены, лечение симптоматическое под наблюдением врача в домашних условиях (за исключением пациентов, страдающих тяжёлой сопутствующей патологией).
- Тяжёлое течение. Симптомы выражены ярко, состояние пациента существенно страдает, необходимо активное симптоматическое и патогенетическое лечение в условиях инфекционного стационара.
Характерные клинические проявления
Для начала классического течения острого инфекционного мононуклеоза характерны следующие симптомы.
- Лихорадка различной степени выраженности (вплоть до фебрильной).
- Головная боль, снижение аппетита, ломота в суставах и мышцах – признаки интоксикации.
- Выраженная слабость, которую сами больные могут описывать как полное бессилие.
- Сильные боли в горле при глотании и даже при разговоре. Именно поэтому мононуклеоз часто путают с ангиной.
- Заложенность носа и гнусавость голоса за счёт отека носоглотки.
- Увеличенные болезненные лимфатические узлы. Они увеличиваются по всему организму, но на шее они приобретают вид характерных «пакетов» – увеличенных нескольких групп лимфоузлов по всей поверхности шеи.
- Увеличение печени и селезёнки (гепатоспленомегалия).
Важно: гепатоспленомегалия в сочетании с увеличенными лимфатическими узлами в брюшной полости может давать постоянные тупые боли в животе, не купирующиеся приёмом спазмолитиков или обезболивающих и противовоспалительных средств.
- Кожная сыпь. Она отличается полиморфизмом: это могут быть красные точки или красные пятна, папулы (прыщи) или даже крупные сливные элементы по типу крапивницы.
Важно: сыпь при мононуклеозе появляется не всегда, поэтому не стоит ориентироваться на неё как на характерный признак болезни.
Зачастую сыпь появляется после начала лечения пациента антибиотиками пенициллинового ряда (амоксициллин, ампициллин и так далее). При отсутствии возможностей к проведению адекватной лабораторной диагностики на наличие вируса Эпштейна – Барр этот признак может служить одним из диагностических критериев инфекционного мононуклеоза.
При тяжёлых формах болезни у пациентов может появляться желтушность кожных покровов. У детей первого года жизни и детей раннего возраста мононуклеоз может протекать со рвотой и диареей.
При неосложнённых формах болезнь длится обычно около 3 недель. В этот период можно ожидать периодических лихорадок. После стихания основных клинических симптомов у пациентов в течение длительного времени сохраняются жалобы на сильную утомляемость, плохую переносимость физических нагрузок и снижение работоспособности. Иммунитет переболевшего инфекционным мононуклеозом оказывается сильно ослаблен. Именно поэтому в течение 3 месяцев после болезни рекомендуется всеми возможными способами избегать контактов с инфекционными больными, чтобы не заразиться сезонной ОРВИ или какими-либо другими заразными болезнями.
О затяжном и хроническом мононуклеозе говорят в том случае, если более 3 и 6 месяцев соответственно сохраняются:
- субфебрильная лихорадка без иных для этого причин;
- увеличенные и умеренно болезненные лимфатические узлы в области шеи;
- слабость, повышенная утомляемость, снижение толерантности к физическим нагрузкам, снижение работоспособности.
Такие формы заболевания характерны для лиц со сниженным иммунитета (первичные и вторичные иммунодефициты).
Осложнения острых форм инфекционного мононуклеоза
Осложнения могут быть связаны как с присоединением вторичной инфекции, так и с нарушением работы систем органов под действием вирусной атаки. Возможные осложнения:
- бактериальные бронхиты, синуситы, воспаление лёгких;
- энцефалопатии;
- миокардит;
- инфекционно-аллергический артрит;
- интерстициальный нефрит;
- поражение органов ЖКТ (гастрит, гепатит и так далее).
Важно: редким, но очень опасным осложнением инфекционного мононуклеоза является разрыв селезёнки. При отсутствии вовремя оказанной хирургической помощи последствия его могут быть плачевными.
Реактивация ВЭБ-инфекции
О реактивации инфекционного процесса говорят в тех случаях, когда у клинически здорового человека появляется симптоматика ВЭБ. И обнаруживаются лабораторные признаки заражения. Именно это отличает реактивацию от хронического мононуклеоза.
Для реактивации характерна следующая симптоматика:
- субфебрильная лихорадка;
- слабость, потливость, повышенная утомляемость;
- умеренное увеличение и болезненность шейных лимфоузлов;
- небольшая гипертрофия нёбных миндалин;
- небольшое затруднение носового дыхания, лёгкий насморк;
- боли в суставах и в мышцах;
- боли в животе и изжога;
- бессонница, нарушение когнитивных функций (ухудшение концентрации внимания и снижение памяти, эмоциональная лабильность);
- периодические головокружения.
ВЭБ-ассоциированные соматические заболевания
Здесь можно выделить 2 большие группы:
- онкопатологию,
- аутоиммунную патологию.
Онкозаболевания, ассоциированные с ВЭБ
Заболевания чаще развиваются у лиц, страдающих иммунодефицитными нарушениями. Дополнительным фактором риска являются поломки в определённых генах.
- Лимфомы – опухоли лимфатической ткани. Лимфома Беркитта – очень быстро растущая опухоль. Лимфома Ходжкина – нарушение, которым страдают преимущественно подростки и молодые люди или лица старше 70 лет. Проявляется ночными потами, слабостью, резким снижением массы тела, увеличенными лимфоузлами, в том числе и в средостении. Существует и ещё целый ряд лимфом, но их описание – удел узких специалистов.
- Один из видов рака желудка.
- Назофарингеальный рак (назофарингеальная карционома).
Аутоиммунные ВЭБ-ассоциированные патологии
Это системная красная волчанка (СКВ) и рассеянный склероз. Иммунная система человека, истощённая контролем над ВЭБ, «ломается», начиная вырабатывать антитела против собственных нормальных клеток организма.
Диагностика ВЭБ-инфекции
Для постановки диагноза пациенту с подозрениями на ВЭБ-инфекцию назначают разные лабораторные исследования.
- Клинический анализ крови с определением процента мононуклеаров.
- ПЦР-тест для определения генетического материала вируса в биологической жидкости, взятой на анализ (кровь, слюна). Но здесь нужно понимать, что далеко не всегда удаётся обнаружить ДНК вируса даже в случае активного инфекционного процесса.
- Обнаружение антител к белкам ВЭБ в крови – наличие высоких титров IgG говорит о перенесённом инфекционном процессе, IgM – об острой фазе процесса. По сочетанию иммуноглобулинов в крови можно выявить и форму болезни (первичная, хроническая, реинфекция), и стадию острого процесса.
При необходимости может быть назначено УЗИ органов брюшной полости с целью оценки состояния печени и селезёнки. А также консультации и обследования со стороны смежных специалистов, если есть нарушения со стороны других органов (сердце, лёгкие, почки, нервная система).
Лечение
К сожалению, этиотропной терапии для лечения ВЭБ-инфекции пока не придумали. То есть не существует препарата, который (подобно антибиотикам при бактериальных инфекциях) попадал бы в организм человека и уничтожал вирус Эпштейна – Барр.
Именно поэтому медикам приходится обходиться симптоматическим и патогенетическим лечением.
- Обильное питьё или внутривенная дезинтоксикационная терапия в случае интоксикации.
- Жаропонижающее при лихорадке.
- Местные противовоспалительные и обезболивающие средства при болях в горле.
- При наличии бактериальных осложнений назначают антибиотики.
Важно: антибиотики пенициллинового ряда и макролиды при инфекционном мононуклеозе категорически противопоказаны. Назначают цефалоспорины или фторхинолоны.

- При тяжёлых формах может потребоваться назначение гормонов для подавления воспаления. А также коррекция работы пострадавших органов.
- Пациентам с ослабленным иммунитетом могут быть назначены иммуномодуляторы.
Профилактика ВЭБ
Первичная профилактика ВЭБ, к сожалению, невозможна. Так как вакцина пока ещё не разработана, но исследования ведутся.
Можно снизить риск заражения, соблюдая меры предосторожности.
- По возможности исключить пребывание заражённых лиц в коллективах. Не водить детей с катаральными явлениями в садик и школу, не ходить заболевшим на работу и так далее.
- Соблюдать гигиенические нормы и прививать эти нормы детям. Прикрывать рот рукой при кашле и чихании, в случае недомогания носить маску, мыть руки после пребывания в общественных местах, пользоваться только индивидуальными платками, полотенцами, постельным бельём, столовыми приборами. Не пить из общих бутылок и чашек, не давать детям облизывать руки и игрушки.
- Укреплять иммунитет, ведя здоровый образ жизни. Правильно и полноценно питаться, высыпаться, иметь достаточную физическую активность, больше времени проводить на свежем воздухе.
Важно: статья не является медицинской рекомендацией. Для получения подробной информации обратитесь к специалисту.
Фото: Freepik.com (за исключением указанного особо)



