
Панкреатит у женщин начинается с опоясывающей боли
Панкреатит - что это такое?
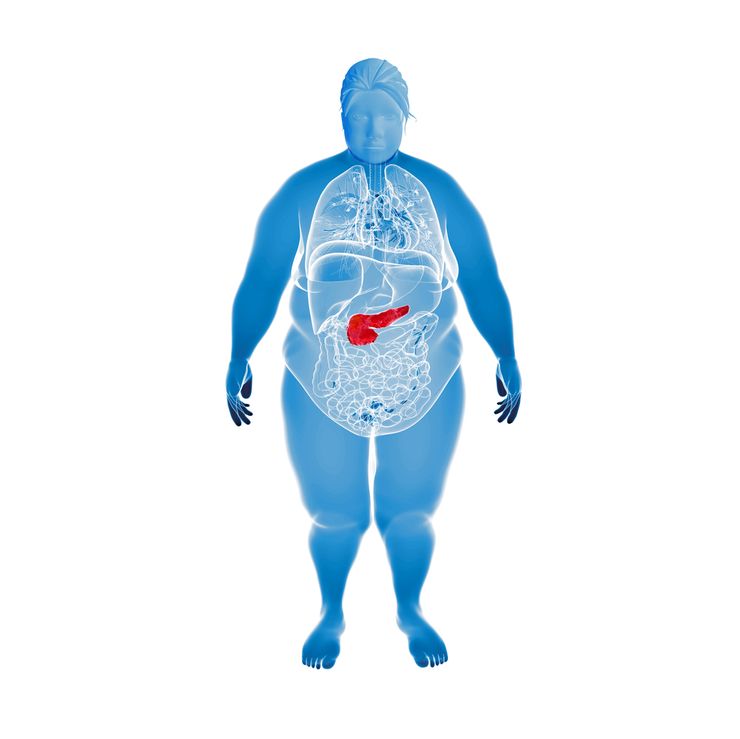
Панкреатит - это воспалительный процесс в тканях поджелудочной железы. Орган расположен слева, под ребрами, выполняет пищеварительную функцию и является неотъемлемой частью эндокринной системы организма.
Основная пищеварительная функция поджелудочной железы состоит в выработке панкреатического сока, ферменты которого расщепляют пищу и обеспечивают ее переваривание.
Чаще всего панкреатит протекает в хронической форме. Однако наиболее опасной формой, при которой выраженность симптомов максимальна и существует даже угроза жизни больного, является острая стадия.
Эндокринная функция заключается в продуцировании гормонов, отвечающих за обмен глюкозы в организме – глюкагона и инсулина.
Причины недуга
Панкреатит возникает по следующим причинам:
- пренебрежение принципами правильного питания, перекусы сухомяткой, голодание, переедание;
- злоупотребление алкогольными напитками;
- язвенная болезнь желудка и двенадцатиперстной кишки;
- вирусный гепатит В или С;
- заболевания желчевыводящей системы.
Реактивные изменения поджелудочной железы на начальной стадии могут не проявлять себя остро. По этой причине больной, не подозревая о развивающемся патологическом процессе, продолжает вести неправильный образ жизни, усугубляя тем самым состояние своего здоровья. Это может стать причиной более тяжелых последствий.
Симптомы панкреатита у женщин
Симптомы заболевания не всегда проявляются остро и могут быть смазанными
Недуг дает о себе знать множеством симптомов, игнорировать которые сложно:
- Опоясывающая боль. Это основной и первый признак заболевания. Ее локализацию сложно определить, она затрагивает верхнюю часть живота, левое и правое подреберье, уходя к спине и в межлопаточную область. Болевой синдром усиливается спустя 1,5-2 часа после еды или сразу после употребления алкоголя.
- Тошнота. Наблюдается в стадии обострения заболевания у взрослых и детей. Пациент, не соблюдающий принципы лечебного питания, может испытывать тошноту постоянно.
- Рвота. Может возникать спонтанно либо спустя 1,5-2 часа после приема пищи. Рвотные массы обильны, содержат в себе остатки непереваренной пищи.
- Запоры, переходящие в диарею. Сначала наблюдается стул густой консистенции с белыми включениями и остатками непереваренной пищи. Затем он сменяется диареей, возникающей вследствие нарушения всасывания воды. Она выходит из организма вместе с необходимыми для организма веществами. Жидкий стул в течение продолжительного времени приводит к обезвоживанию.
- Плохой аппетит. Симптом отчасти обусловлен страхом больного перед возникающими неприятными ощущениями после каждого приема пищи.
- Потеря веса. Наступает в результате плохого переваривания пищи и снижения поступления необходимого количества полезных веществ и жиров в организм.
- Метеоризм. Непереваренная пища провоцирует процессы брожения в желудочно-кишечном тракте, при которых выделяется большое количество газов, растягивающих кишечник.
Первые признаки панкреатита можно спутать со стенокардией. Но отличительной чертой заболевания является связь остальной симптоматики с приемом пищи.
Методы диагностики
Своевременное выявление заболевания усложняется наличием фоновых недугов, таких как гепатит, алкоголизм, хронические болезни органов ЖКТ.
Основной метод диагностики панкреатита у взрослых и детей – лабораторный. Пациенту назначается общий и биохимический анализа крови, УЗИ.
Кровь сдается натощак, предварительно рекомендуется соблюдать щадящую диету.
В ОАК при панкреатите наблюдаются признаки воспаления поджелудочной железы – лейкоцитоз и повышение СОЭ. В биохимическом анализе крови показатели глюкозы, амилазы, АСТ и АЛТ выше нормы. В кале присутствует жир, слизь, бактерии, нерасщепленные пищевые волокна в количестве выше допустимой нормы.
На основании полученных результатов анализов назначаются следующие диагностические манипуляции:
- УЗИ органа, на котором можно определить наличие воспалительного процесса в тканях;
- КТ поджелудочной железы позволит наиболее точно определить локализацию патологического процесса;
- лапароскопия - применяется редко и в основном в тех случаях, когда на УЗИ не удается локализовать очаг патологического процесса в железе.
Все эти методы позволяют точно поставить диагноз, определить стадию развития заболевания, локализацию пораженного участка.
Лечение начинают с устранения провоцирующих заболевание факторов
Лечение
Терапия разных форм панкреатита отличается, но в целом проходит по одной схеме.
Лечение заболевания поджелудочной железы включает в себя:
- Снятие нагрузки с желудочно-кишечного тракта. Необходимо питаться по специальной диете, исключить жирные продукты, снизить физические нагрузки. У взрослых главное условие – отказ от алкоголя.
- Организация постоянного правильного диетического питания. Полностью исключить из рациона острые, копченые, соленые, жареные блюда. Питаться 5-7 раз в день, устраивать разгрузочные дни.
- Медикаментозная помощь в организации правильной работы поджелудочной железы при помощи препаратов. Снизить активность органа помогут ингибиторы протеаз, а улучшить пищеварение - ферментативные средства и желчные кислоты.
- Снятие болевого синдрома при остром панкреатите. Хорошо справляются спазмолитические средства на основе дротаверина, анальгина.
- Остановка рвотных позывов. Препараты противорвотного действия помогают пище проходить по пищеварительному тракту в правильном направлении, не позволяя ей возвращаться и провоцировать тошноту.
- Нормализация работы кишечника. Препараты назначаются для купирования симптомов со стороны органов ЖКТ.
- Прием витаминов. Благодаря витаминным и поливитаминным комплексам, свежим овощам и фруктам ускоряется восстановление организма, возвращается аппетит.
Все медикаментозные препараты назначаются врачом на основании диагностических данных и индивидуальных особенностей пациента. Самолечение недопустимо и может лишь на время маскировать симптомы и стирать клиническую картину заболевания.
Обязательное условие при появлении первых признаков заболевания – организация диетического питания и отказ от алкоголя.
Последствия заболевания

У взрослых главной причиной острого панкреатита может стать прием алкогольных напитков в больших количествах
Женщины отличаются более правильным образом жизни и отношением к собственному здоровью, но иногда и они не уделяют должного внимания лечению. В этом случае наступают осложнения, развиваются более серьезные и опасные заболевания:
- Некроз тканей поджелудочной железы. Клетки органа отмирают без возможности восстановления.
- Внутренние кровотечения, возникающие вследствие разрывов капсулы органа и воздействия агрессивного секрета на близлежащие сосуды, органы и ткани.
- Язвы, эрозии желудка и двенадцатиперстной кишки. Недостаток панкреатического секрета пагубно влияет на органы пищеварения.
- Абсцесс тканей органа с образованием гнойного очага.
- Флегмона органа, при которой происходит распространение гнойного воспалительного процесса.
- Перитонит. Самое опасное последствие панкреатита. Происходит разрыв капсулы железы и содержимое изливается в брюшную полость. Требуется немедленное оперативное вмешательство, при отсутствии которого может наступить летальный исход. Даже операция не гарантирует в таком случае выздоровления.
Риск возникновения таких последствий можно снизить, если своевременно обратиться за медицинской помощью и точно выполнять все предписания врача.
Лечебная диета
Диета - это один из самых важных этапов терапии заболеваний органов пищеварения.
В список разрешенных продуктов при панкреатите вне обострения входят:
- свежие и вареные овощи, супы на овощном бульоне;
- отварное нежирное мясо;
- молочные продукты с низким показателем жирности;
- каши;
- компоты;
- белки яиц;
- слегка зачерствевший хлеб.
Категорически запрещены:
- алкогольные напитки;
- жирные сорта мяса, рыбы и бульоны на них;
- консервы, соленья, маринады;
- фастфуд;
- грибы;
- бобы;
- газированные напитки;
- свежая выпечка;
- соусы и приправы;
- фрукты с большим содержанием сахара.
Питаться при панкреатите для обеспечения покоя поджелудочной железы нужно малыми порциями, через каждые 2,5-3 часа. Пищу пережевывать медленно и тщательно. Еда должна быть теплая, негрубой консистенции, запивать водой и другими напитками пищу не рекомендуется. Соблюдается такая диета на протяжении нескольких месяцев.
Острый панкреатит в первые дни предполагает голодание, а в дальнейшем - назначение стола 5П. Когда обострение стихает и переходит в хронический панкреатит, назначается 1 стол.
Терапия любого заболевания всегда сложнее и дольше, нежели его профилактика. Чтобы избежать проблем с органами пищеварения, следует уделять особое внимание продуктам питания и исключать вредные привычки. А при обнаружении первых признаков болезни не заниматься самолечением и немедленно обращаться за помощью к специалистам. Своевременная диагностика поможет установить причины развития недуга и избежать серьезных осложнений.
Также интересно: панкреатит при беременности
Видео



