Острые инфекционные заболевания были основной причиной гибели взрослых и детей во все времена существования человечества. Только в последние несколько десятилетий с помощью тотальной вакцинации удалось изменить ситуацию в лучшую сторону.

Корь входит в группу так называемых детских инфекций, поскольку основное распространение она имеет в детских коллективах с недостаточным количеством привитых малышей. Много веков подряд она уносила жизни детей, не делая различий между богачами и бедняками.
К 10 годам практически всё детское население любой страны переболевало этим недугом. Почему? Потому что эта болезнь крайне заразна. В медицине существует такое понятие как индекс контагиозности. Он показывает, сколько человек из 100 проконтактировавших с возбудителем заболевания заразится. У кори этот индекс составляет 95%. То есть из 100 контактных заболеет 95.
Опасность представляет не только сам острый период заболевания, но и различные осложнения этой болезни, способные нарушить работу сердечно-сосудистой, опорно-двигательной и, что особенно страшно, нервной систем.
К счастью, в шестидесятых годах ХХ столетия была изобретена противокоревая вакцина, а уже с 1980 года в СССР прививка стала обязательной для всех детей. Сформировавшийся с помощью вакцинации противокоревой иммунитет позволил практически забыть об этой болезни. Единичные случаи возникали (чаще всего) у тех, кто приехал из стран с неблагоприятной эпидобстановкой.
Но поствакцинационный иммунитет (в отличие от природного иммунитета переболевших) не стоек. Количество послепрививочных антител с годами уменьшается, и уже через 10 лет, чтобы обезопаситься от болезни, прививку нужно повторять.
Сейчас в нашей стране сложилась достаточно опасная ситуация: подавляющее большинство взрослых в возрасте от 20 до 50 лет не имеют противокоревого иммунитета из-за отсутствия ревакцинаций (люди более старшего возраста чаще болели этим недугом).
А многие дети не вакцинированы исключительно из-за личных мотивов их родителей. Если в ближайшее время не создать надёжную иммунную прослойку населения с помощью всеобщей обязательной вакцинации, то можно вскоре ожидать взрывного роста заболеваемости.
Откуда берётся корь
Возбудителем болезни является вирус. Передаётся он воздушно-капельным путём. То есть с мельчайшими капельками слюны и с потоком выдыхаемого больным воздуха. Так как вирус очень заразен, то практически каждый, проконтактировавший с заболевшим человеком, заболеет сам.
А вот во внешней среде этот вирус живёт совсем недолго. Он быстро погибает при нагревании, при высыхании, при воздействии ультрафиолета, а также при обработке дезинфицирующими веществами. Именно поэтому контактно-бытовой способ заражения (через поверхности) практически не встречается.
Вирус легко переносится по воздуху, если условия для него благоприятны. Поэтому не исключены случаи заражения даже при отсутствии прямого контакта с заболевшим – достаточно проехать после него в лифте, постоять на лестничной клетке или иметь с ним общую вентиляцию.
Теперь мы понимаем, что достаточно одного заболевшего, чтобы от него заразились все непривитые и непереболевшие ранее вокруг. Особенно высока вероятность встретиться с болезнью у детей, посещающих детские учреждения: сады, школы, интернаты, оздоровительные лагеря, детские санатории и так далее. Именно поэтому для зачисления в такие коллективы обязательно требуется подтверждённая вакцинация от этой болезни.
А вот совсем маленькие дети этим недугом обычно не болеют. Это связано с тем, что новорождённые младенцы получают защитные антитела от матери. Поэтому если женщина болела или своевременно вакцинировалась от заболевания, то в первые 3–6 месяцев жизни её ребенку ничего не угрожает. А вот после 6 месяцев количество антител у малыша идёт на убыль, и к 9–12 месяцам он оказывается совершенно беззащитен перед этой инфекцией.
Сколько времени пройдёт от заражения до первых симптомов
Время от заражения до первых проявлений болезни называется инкубационным периодом. Для кори этот период может составлять от 1 до 3 недель. Более длительный период инкубации характерен для детей, получавших противокоревые антитела (иммуноглобулин) или препараты крови.
Инфекция проникает через слизистые оболочки верхних дыхательных путей, активно размножается там, а потом с током крови разносится по всему организму. С 3 дня инкубации вирус в крови можно обнаружить лабораторными методами. Инфекция особенно любит клетки покровных тканей (кожи и слизистых оболочек, включая слизистые дыхательных путей и слизистые пищеварительного тракта) и клетки центральной нервной системы.
За 2 дня до первых клинических проявлений человек начинает выделять вирусы в окружающую среду, становясь заразным для окружающих.
Симптомы кори у детей
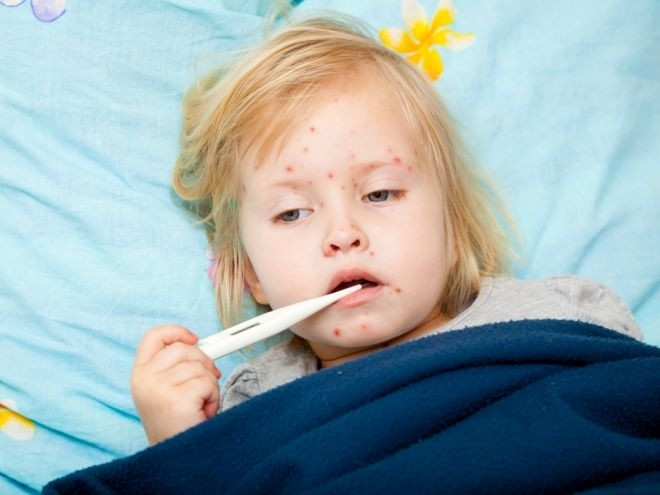
Выделяют 3 этапа болезни:
- начальный (он же продромальный или катаральный),
- период высыпаний (период экзантемы),
- период пигментации.
Катаральный период
Ошибочно думать, что при заражении сразу появляется сыпь. Нет, начало недуга ничем не отличается от начала любого вирусного заболевания. Для продромального периода характерны высокая лихорадка и симптомы интоксикации (слабость и вялость, головная боль, снижение аппетита, боли в костях и мышцах по всему телу). Имеются и другие первые признаки кори.
- Явления коревого конъюнктивита – светобоязнь, боль в глазах, слезотечение, отёк век и к 3–4 дню появление гнойного отделяемого.
- Признаки со стороны пищеварительной системы. Часто пациенты жалуются на боли в животе и расстройство стула.
- Со стороны дыхательной системы – трахеобронхит с грубым малопродуктивным интенсивным кашлем и ринит с обильным гнойным отделением.
- Пятна Филатова – Коплика – характерные исключительно для этой болезни изменения на слизистой оболочке щёк у коренных зубов, иногда, но редко – на слизистой оболочке губ и дёсен. Выглядят они как серовато-беловатые точки величиной с маковое зерно, окружённые красным ободком. Сама слизистая при этом изменяет структуру и цвет: она становится рыхлой, тусклой и покрасневшей.
Важно: появление пятен Филатова – Коплика за 1–3 дня до начала высыпаний позволяет быстро и точно установить диагноз, отличив коревой конъюнктивит и коревой трахеобронхит от других похожих ОРВИ (например, аденовирусной инфекции).
- Коревая энантема – характерные высыпания на мягком и твёрдом нёбе в виде мелких розовато-красных пятен. Этот признак появляется в самом конце катарального периода.
Длится начальный (катаральный) период 3–4 дня. В редких случаях может продлиться до недели.
Период высыпаний (период экзантемы)
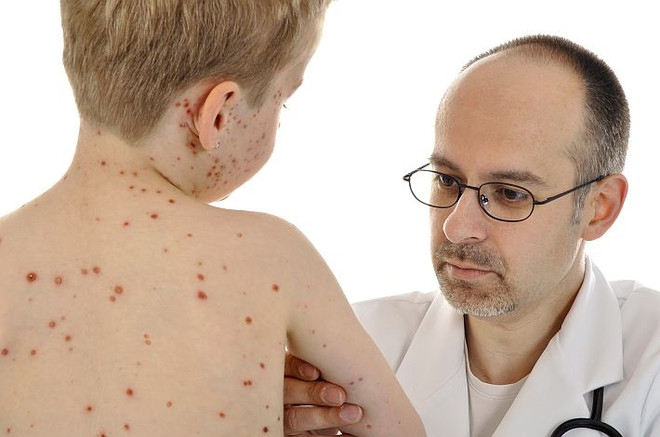
Сыпь появляется на 4–5 день болезни и имеет чётко выраженную стадийность. Сыпь пятнисто-папуллезная, обильная, грубая, склонная к слиянию. Возникает она на неизменённом фоне кожи. В тяжёлых случаях может приобретать геморрагический характер (вид кровоизлияний).
- 1 день: сыпью покрывается голова, лицо и шея. Сначала высыпания появляются за ушами и на спинке носа, но затем быстро покрывают всю поверхность кожи.
- 2 день: характер сыпи на теле не отличается от такового на лице.
- 3 день: высыпания покрывают конечности (руки и ноги).
Лихорадка и интоксикация сохраняются весь период высыпаний. Если осложнений не возникает, то к 3–4 дню от начала высыпаний температура снижается и приходит в норму.
Период пигментации
Через 3–4 дня после появления высыпания меняют свой цвет: темнеют, коричневеют, а затем пигментируются. Последовательность пигментации такая же: сначала лицо, затем туловище, затем конечности. Пигментация сохраняется от 1 до 2 недель, постепенно слущиваясь отрубевидным шелушением.
В период пигментации самочувствие пациента постепенно улучшается, уходят лихорадка и катаральные проявления. Но слабость и снижение иммунных реакций могут сохраняться ещё в течение нескольких месяцев после выздоровления.
Такой сценарий характерен для неосложнённого течения болезни. Но так она протекает далеко не всегда.
Осложнения
Поскольку этот вирус в значительной степени способен угнетать иммунную систему человека и разрушать клетки эпителий слизистых оболочек, то крайне часто к нему присоединяется бактериальная инфекция. Она проявляется:
- отитами,
- синуситами,
- бронхитами и пневмониями.
У детей раннего возраста нередко развивается стенозирующий ларинготрахеит (ложный круп) – состояние с нарушением дыхания за счёт затруднённого вдоха, которое требует немедленного вызова скорой помощи. Поскольку вирус прилипчив и к нервной ткани, возможно развитие коревых энцефалитов и менингоэнцефалитов – поражения головного мозга и мозговых оболочек.
В последние годы доказана взаимосвязь между перенесённой болезнью и развитием в дальнейшем системных аутоиммунных заболеваний: ревматоидный артрит, системная красная волчанка и так далее.
Корь у привитых
Если заболевают человек, уже вакцинированный ранее, то можно ожидать стёртых форм недуга: абортивной или митигированной кори. Для них характерно лёгкое течение, минимальное количество сыпи и отсутствие стадийности в процессе высыпания. Диагноз таких форм ставится на основании данных о контакте с заболевшим и данных иммунологического исследования.
Диагностика, лечение и профилактика
Постановка диагноза обычно не вызывает сомнений – его ставят на основании характерных клинических проявлений. При необходимости исследуется кровь на уровень антител (иммуноглобулинов):
- наличие иммуноглобулина G (IgG) указывает на наличие стойкого иммунитета к болезни;
- наличие иммуноглобулина М (IgМ) указывает на болезнь в остром периоде.
Этот вид диагностики наиболее актуален для стёртых форм болезни.
Терапия
К сожалению, препаратов, способных ликвидировать вирус, пока не изобретено. Поэтому медикам остаётся лишь поддерживать организм и помогать ему справится с вирусом.
Назначаются жаропонижающие средства, проводится дезинтоксикация, выполняется профилактика вторичных бактериальных осложнений. Госпитализации подлежат дети до 3 лет и дети, переносящие тяжёлые и/или осложнённые формы болезни.
Профилактика
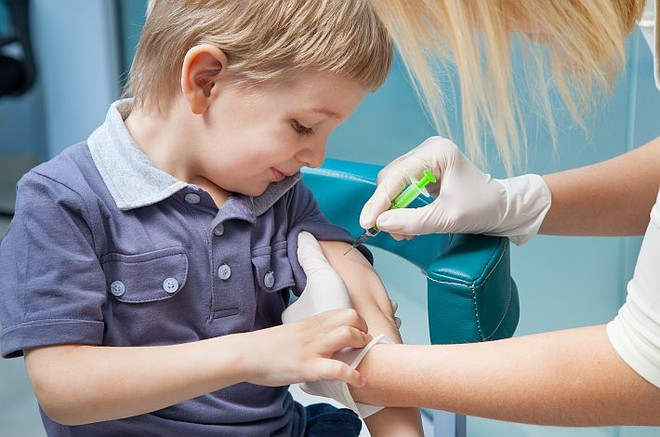
Основным и единственно возможным надёжным профилактическим мероприятием является плановая вакцинация. Она проводится препаратом, изготовленным из живого ослабленного штамма коревого вируса. Он не может вызвать заболевание, но позволяет организму выработать полноценный иммунный ответ и сформировать клетки памяти.
Для вакцинации могут использоваться вакцины как российских, так и зарубежных производителей. Прививка может быть как монокомпонентная (только корь), так и сочетаться с прививкой против краснухи и эпидемического паротита («свинки»).
Важно: во всех противокоревых вакцинах используется живой ослабленный вирус.
Вакцину вводят подкожно в подлопаточную область или в область плеча. Плановой вакцинации подлежат дети в возрасте 1 года, ревакцинации – в возрасте 6 и 14 лет. Далее – ревакцинация 1 раз в 10 лет.
Если с вирусом проконтактировал малыш младше 1 года или ребёнок, имеющий медотвод от вакцинации, ему вводят готовые противокоревые антитела (иммуноглобулин). Если контакт был у ребёнка старше 1 года и не имеющего противопоказаний к вакцинации, то ему в течение 72 часов проводится экстренная вакцинопрофилактика. Вакцина обычно отлично переносится детьми всех возрастов.
Временный медотвод даётся ребёнку, переносящему острое или обострение хронического заболевания. Постоянными противопоказаниями являются следующие состояния:
- температура выше 40 градусов при предыдущем введении или местный отёк более 8 см;
- системные аллергические реакции (анафилактический шок, отёк Квинке и так далее) на предыдущее введение;
- возникновение поствакцинальных осложнений на предыдущее введение.
Кроме того, коревая вакцина, как и все другие живые вакцины, не вводится детям с подтверждённым первичным или вторичным иммунодефицитом, который может развиться в результате переносимого онкологического заболевания или лечения цитостатиками или глюкокортикоидными гормонами.
Нормальных поствакцинальных реакций при введении коревой вакцины можно ожидать с 5 по 14 день, максимумом проявлений – на 8–11 день.
К нормальным поствакцинальным реакциям относятся:
- незначительное повышение температуры и умеренное ухудшение общего состояния;
- отёк, покраснение и болезненность в месте введения;
- небольшая сыпь по типу коревой, першение в горле и прочие катаральные явления.
Данные проявление не требуют лечения и проходят самостоятельно. Разрешено жаропонижающее в минимально эффективных возрастных дозировках.
Очевидно, что с помощью своевременной вакцинации можно предотвратить такую опасную и плохо поддающуюся лечению болезнь. И обезопасить своего ребёнка и детей из окружения от заражения.
Важно: статья не является медицинской рекомендацией. За получением подробной информации обратитесь к специалисту.
Фото: Shutterstock / FOTODOM



