
Скринингом называют комплекс обследований, тестов и анализов в период беременности, направленный на выявление генетических и физиологических пороков развития плода.
УЗИ-скрининг в норме проводят трижды за весь период вынашивания – это одна из рекомендаций ВОЗ, придерживаться которой женщинам в положении советуют все акушеры.
Кто относится к группе риска?
При отсутствии осложнений УЗИ плода делают единожды за триместр. Дополнительные обследования ребенка и беременной женщины могут понадобиться в следующих случаях:
- роженица старше 35 лет (старородящая);
- предыдущая беременность закончилась появлением малыша с хромосомными аномалиями;
- отцом ребенка является близкий родственник женщины;
- в прошлом было два и более идущих подряд самопроизвольных прерываний беременности;
- в 1-м триместре беременная принимала запрещенные при вынашивании медикаменты;
- долгое время сохранялась угроза выкидыша или преждевременных родов;
- облучение отца или матери за несколько недель до зачатия или матери в первом триместре.
Все эти факторы создают опасность рождения младенца с хромосомным заболеванием и повышают риск преждевременных родов, а беременные относятся к высокой группе риска.
Исследования в первом триместре

1-й скрининг в норме проводят с 11-й по 14-ю неделю беременности, при этом точно поставленный срок имеет огромное значение.
Обследование беременной включает:
- УЗИ плода
- забор материнской крови для проведения биохимического анализа.
Риски рождения ребенка с какими-либо патологиями рассчитываются медиками при помощи особых программ, берущих в расчет возраст родителей, анамнез, историю болезней, соответствие размерных параметров плода сроку.
Нормы по УЗИ
Осмотр плода врач проводит строго в сагиттальной плоскости (сбоку).
Важные аспекты УЗИ 1-го триместра:
- КТР. В норме зародыш на этом сроке имеет КТР (длину от начала копчика до макушки) от 45 мм до 85 мм. Точный копчико-теменной размер зависит от срока, так как зародыш в первом триместре растет очень быстро.
- Структура хориона (зародыш плаценты).
- Осмотр матки и яичников, диагностика тонуса.
- Осмотр скелета зародыша (позвоночник, есть ли руки-ноги).
- Осмотр мозга, наличие формирующихся полушарий.
- Диагностирование беременности более чем одним ребенком.
- Выявление очевидных несовместимых с дальнейшей жизнью пороков.
Все вышеперечисленные параметры важны, но основной упор узист делает на двух показателях: толщина воротникового пространства (ТВП) и длина кости носа.
ТВП: расшифровка результатов
Воротниковой складкой, или пространством, зародыша генетики называют промежуток между внутренней поверхностью формирующегося кожного покрова и мягкой тканью на позвоночнике – именно здесь скапливается жидкость, и ее аномальное количество может говорить о хромосомных дефектах плода.
Измерение ТВП должно происходить строго между 11-й и 14-й неделями, после оно уже будет малоинформативно (формируются лимфоузлы, забирающие на себя жидкость).
Таблица 1: Нормативы толщины воротникового пространства
|
Срок в неделях |
Сред. норма ТВП в мм |
Границы нормы ТВП в мм |
|
10 нед. – 10 нед. 6 дней |
1,5 |
0,8–2,2 |
|
11 нед. – 11 нед. 6 дней |
1,6 |
0,8–2,4 |
|
12 нед. – 12 нед. 6 дней |
1,6 |
0,8–2,5 |
|
13 нед. – 13 нед. 6 дней |
1,7 |
0,8–2,7 |
|
14 нед. – 14 нед. 6 дней |
1,8 |
0,8–2,8 |
Следует заметить, что диагностирование в отдельных случаях бывает неверным: узист может ошибочно принять за границу воротниковой зоны пуповинные петли или хорион.
Какие аномалии чаще всего встречаются при повышенном значении ТВП?
- Синдром Дауна – самая частая патология, диагностируемая на 1-м скрининге.
- Синдром Шерешевского–Тёрнера.
- Синдром Патау.
- Синдром Эдвардса.
Таблица 2: Зависимость вероятности аномалий плода от ширины ТВП
|
Ширина ТВП в мм |
Вероятность возникновения генетических отклонений в % |
|
3 |
7 |
|
4 |
27 |
|
5 |
53 |
|
6 |
49 |
|
7 |
83 |
|
8 |
70 |
|
9 |
78 |
Величина носовой кости
Основной критерий при проведении УЗИ 1-го триместра – это визуализация кости носа. Аномальной считается ее маленькая длина (не соответствующая сроку), именуемая гипоплазией. Однако тут в спор вступает следующий весомый аспект – наследственность (может просто-напросто родиться малыш с маленьким носом).
Биохимический анализ крови беременной
Так называемый «двойной тест» состоит в заборе крови из вены, сдаваемой натощак в утренние часы. Биохимия определяет количество следующих веществ в сыворотке крови:
- РАРР-А;
- В-ХГЧ.
На основании показателей данных маркеров, а также совокупности данных ультразвукового исследования врачи и могут спрогнозировать рождение ребенка с генетическим отклонением, что очень актуально на раннем сроке ввиду возможности проведения прерывания аномальной беременности.
Внимание! Биохимический анализ крови и УЗИ-скрининг в идеале должны быть сделаны в один день (максимально допустимое отклонение по времени – трое суток) – только так данные о возможных болезнях зародыша будут верны.
Β-ХГЧ
Β-ХГЧ – это так называемый «гормон беременности». Его выработка начинается уже с первого дня после оплодотворения и постоянно увеличивается весь первый триместр. После 12 недели беременности уровень вещества остается стабильным и измеряется для диагностирования серьезных генетических болезней зародыша.
Показания «гормона беременности», значительно отличающиеся от нормы, дают повод серьезно задуматься о проведении дополнительных исследований на предмет выявления уродств у плода.
Таблица 3: Нормы показателя Β-ХГЧ
|
Срок беременности |
мЕд/мл |
|
9- 10 нед. |
200000 - 95000 |
|
11- 12 нед. |
200000 - 90000 |
|
13- 14 нед. |
15000 - 60000 |
Что может означать повышение показателя?
- неправильное определение срока;
- токсикоз беременных;
- сахарный диабет у мамы;
- беременность многоплодная (двойной показатель).
На какие патологии может указывать снижение В-ХГЧ?
- внематочная локализация плодного яйца;
- синдром Эдвардса;
- угроза самопроизвольного прерывания беременности;
- недостаточный кровоток в плаценте.
По результатам показателя В-ХГЧ генетики определяют показатель МоМ, говорящий о возможных рисках и принадлежности матери к группе высокого риска.
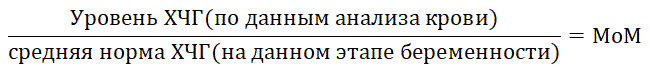
Нормальным считается МоМ в пределах от 0,5 до 2 единиц.
РАРР-А
РАРР-А – это особый «белок беременности», отвечающий за иммунитет мамы и функционирование плаценты.
Таблица 4. Нормы показателя РАРР-А
|
Срок беременности |
мЕд/мл |
|
9–10 нед. |
0,32–2,42 |
|
10–11 нед. |
0,46–3,73 |
|
11–12 нед. |
0,7–4,76 |
|
12–13 нед. |
1,03–6,01 |
|
13–14 нед. |
1,47–8,54 |
На что может указывать малый показатель «белка беременности»?
- хромосомные аномалии;
- вероятность выкидыша;
- проблемы с плацентой;
- регресс беременности;
- синдромы, характеризующиеся моногенными изменениями.
Завышенный показатель не столь критичен, как низкий, и может говорить об ошибочно установленном сроке.
Исследования во втором триместре
Второй скрининг рекомендуют делать на сроках 16-20 недель. Он также состоит из УЗ-исследования и биохимического анализа венозной крови будущей мамы.
УЗИ
Во время ультразвукового исследования врач подтвердит или опровергнет все подозрения, возникшие при первом посещении кабинета УЗИ. Также будет проведен визуальный осмотр и измерение плода, его жизненно важных органов, мозга и плаценты (количество сосудов в пуповине, степень ее зрелости). Безусловно, также огромное значение имеет количество околоплодной жидкости, состояние матки.
Биохимия крови
Так называемый «тройной тест» делается с целью измерения следующих параметров:
- количество свободного эстриола;
- уровень ХГЧ;
- количество АФП.
Таблица 5. Взаимная связь уровня гормонов и вероятности развития аномалий плода
|
Вероятная патология |
АФП |
Эстриол |
ХГЧ |
|
Трисомия 21 (Синдром Дауна) |
Пониженный риск |
Пониженный риск |
Повышенный риск |
|
Трисомия 13 (Синдром Патау) |
Норма |
Нет данных |
Пониженный риск |
|
Трисомия 18 (Синдром Эдвардса) |
Пониженный риск |
Пониженный риск |
Пониженный риск |
|
Дефекты нервной трубки |
Повышенный риск |
Норма |
Норма |
|
Высокая вероятность отставания развития, начала преждевременных родов, внутриутробной гибели плода |
Повышенный риск |
Нет данных |
Нет данных |
|
Беременность многоплодная |
Повышенный риск |
Повышенный риск |
Повышенный риск |
Внимание! Вероятность получения ложноположительного ответа скрининга 2-го триместра составляет в среднем около 10%, однако в случае диагностики синдромов Эдвардса и Дауна он довольно точен (70% - верные показатели).
Таблица 6. Нормы АФП
|
Срок |
Нормы АФП Ед/мл |
|
0–12 |
Меньше 15 |
|
13–15 |
15–60 |
|
15–19 |
15–95 |
|
20–24 |
27–125 |
|
25–27 |
52–140 |
|
28–30 |
67–150 |
|
31–32 |
100–250 |
Пониженный показатель АФП может указывать на аномалии генетического развития.
Таблица 7. Нормы показателя свободного эстриола
|
Срок беременности |
норма |
|
|
Минимум |
Максимум |
|
|
15-16 |
5,4 |
21,0 |
|
17-18 |
6,6 |
25,0 |
|
19-20 |
7,5 |
28,0 |
Исследования третьего триместра

Третий скрининг рекомендовано проходить на сроке 30–34 недели. От его результатов зависит способ и время родоразрешения.
Скрининг 3-го триместра включает в себя:
- УЗИ;
- КТГ;
- допплерометрию.
Допплерометрия
Допплерометрией плода называется разновидность УЗ-диагностирования, направленная на выявление аномалий кровотока плаценты, пуповины и матки. Позволяет сделать выводы о достаточном или недостаточном снабжении кислородом младенца и проблемных местах.
Что позволяет выявить допплер?
- гипоксию плода;
- порок сердца плода;
- отслойку плаценты;
- обвитие шейки ребенка пуповинной петлей;
- степень зрелости плаценты.
Допплерэхокардиография – метод оценки кровотока в сердце плода. Применяется при подозрении на пороки развития сердечной мышцы. Во время процедуры происходит оценка трех параметров: характера, направления и скорости движения крови.
КТГ
Кардиотокография заключается в изучении частоты сердечных сокращений плода и мышечного тонуса матки. Проводится процедура не ранее 32 недель и имеет один важный показатель: ПСП (показатель состояния плода).
Таблица 8. Интерпретация показателя ПСП
|
Показания программы |
Возможный диагноз |
|
Меньше 1 |
Патологии плода отсутствуют |
|
От 1 до 2 |
Малая вероятность патологий |
|
От 2 до 3 |
Вероятность патологии повышена |
|
Больше 3 |
Патология присутствует |
Видео

Фото: Depositphotos

 УЗИ на ранних сроках беременности: все, что нужно знать
УЗИ на ранних сроках беременности: все, что нужно знать
