Причины трихомониаза – трихомонада вагинальная
Трихомониаз у женщин
Заболевание поражает исключительно органы мочевыделительной и половой систем. Причина патологии – вагинальная трихомонада, простейший анаэробный организм. Опасность трихомониаза у женщин заключается в зачастую смазанной клинической картине, когда больная не может определить наличие какой-либо специфической патологии и не обращается к врачу. Симптомы заболевания диагностируются часто случайно на профилактических осмотрах в гинекологических консультациях.
При заражении трихомониазом во время беременности последствия без должного лечения могут быть следующие:
- различные патологии внутриутробного развития;
- угроза спонтанного выкидыша;
- внутриутробная смерть плода;
- отставание в развитии;
- преждевременные роды;
- врожденный трихомониаз.
Заболевание может сопровождаться другими венерическими инфекциями. Гонорея – патология, возбудителем которой являются грамотрицательные кокки, Neisseria gonorrhoeae. Хламидиоз – одна из самых распространенных венерических болезней.
Органы, поражающиеся у женщин при инвазии трихомонадами:
- влагалище;
- влагалищная область шейки матки;
- мочеиспускательный канал.
Возбудитель может мигрировать по всему организму, вызывая снижение иммунитета и являясь пусковым механизмом для появления многих заболеваний.
Особенности путей передачи и патогенеза
Как можно заразиться трихомонадами? Только через половой контакт. Другие бытовые способы передачи встречаются крайне редко, поэтому описываются как казуистика.
При попадании в мочеполовую систему трихомонады фиксируются на слизистой оболочке, вызывая развитие воспаления и снижения местного иммунитета. Так заболевание долгое время может протекать местно, но есть риск попадания патогена в системный кровоток и воспаления лимфатических узлов, матки и фаллопиевых труб. Трихомонада проходит плацентарный барьер.
Попадая в кровоток, микроорганизмы маскируются под клетки крови, не вызывая иммунную реакцию организма. По этой же причине сложно диагностировать патологию.
Из-за способности к маскировке трихомонады могут цепляться к другим микроорганизмам, делая и их невидимыми для иммунной системы. На эти микроорганизмы, когда они находятся в симбиозе с трихомонадами, не действуют лекарственные средства.
Лечение патологии – сложный процесс, так как из-за своей плотной оболочки патоген нечувствителен к обычным антибиотикам.
Эпидемиология трихомониаза у женщин и мужчин
Первые признаки патологии
После окончания инкубационного периода, который длится от 2 до 60 дней, развиваются первые неспецифические признаки инфекционного поражения органов мочеполовой системы:
- обильные выделения из влагалища, обладающие неприятным запахом и пенистой консистенцией – многие женщины путают их с обычными выделениями при нарушении микробиоценоза влагалища и не обращаются к врачу;
- гиперемия наружных половых органов, внутренней части бедер, может наблюдаться небольшой отек, зуд; на коже и слизистой выступает сыпь;
- появление повреждений слизистой в виде язв и эрозий;
- нарушения мочевыделения (боль и дискомфорт, частые позывы);
- боль при половом контакте;
- боли в гипогастральной и подвздошной областях.
Симптомы могут быть разной степени выраженности.
Виды трихомониаза:
- острый;
- подострый;
- хронический.
Среди женщин чаще встречается острый и подострый вид патологии. У мужчин заболевание чаще встречается в виде носительства инфекции без особых клинических проявлений.
У детей часто выделения являются единственным признаком заболевания, также наблюдается дизурия. Заражение происходит в период вынашивания ребенка, тогда болезнь считается врожденной, либо через предметы быта в редких случаях.
Хроническое течение характеризуется затиханием клиники, пациенты при этом могут не видеть никаких симптомов и не обращаться к медикам. Быстро развивается стадия носительства. Она характеризуется отсутствием любых проявлений, но активной передачей инфекции другим людям.
Особенности течения болезни у беременных
Переход острого периода в состояние мнимой ремиссии приводит к игнорированию заболевания. Причины, по которым трихомониаз считается опаснейшей патологией, заключаются в том, что он приводит со временем без правильной терапии к бесплодию и нарушению течения беременности.
У беременных возбудитель проходит через плацентарный барьер. Серьезность осложнений при беременности зависит от стадии, на которой произошло заражение. В случае инфицирования в первом триместре, когда происходит формирование всех органов, летальность очень велика. Обычно заражение приводит к внутриутробной смерти плода или выкидышу.
На более поздних сроках заболевание приводит к развитию различных нарушений развития ребенка, которые могут быть совместимы с жизнью или приводить к ранней младенческой смерти из-за серьезных пороков развития.
Если мама заражается на последних неделях беременности, то есть шанс, что нарушений развития у ребенка не будет, но проявятся симптомы врожденного трихомониаза. Обычно эти проявления не такие серьезные, как в половозрелом возрасте, при адекватной терапии ребенок довольно быстро выздоравливает. Причины быстрого выздоровления, порой без необходимости назначения специальной терапии – это строение слизистой оболочки и отсутствие влияния половых гормонов.
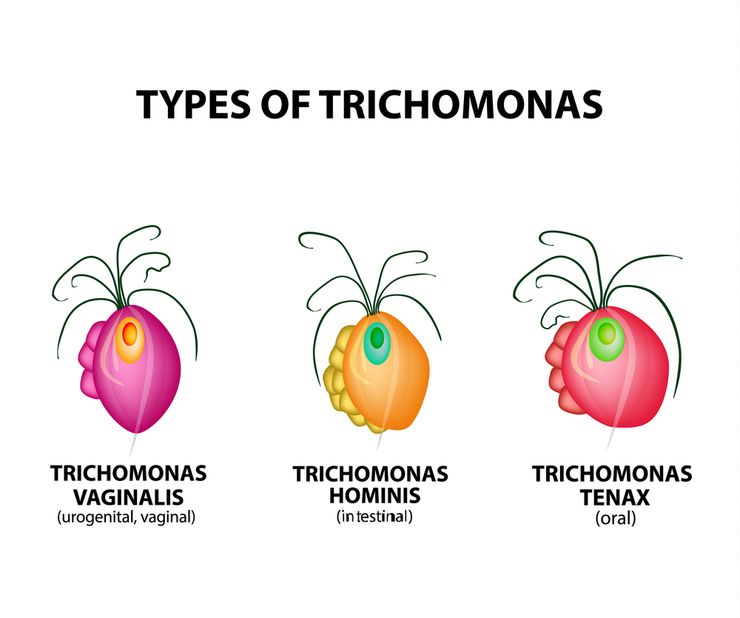
Разновидности трихомонад, являющихся причинами трихомониаза
Осложнения патологии
Стертая картина заболевания, беспорядочная половая жизнь, быстрый переход патологии в хроническую стадию приводят к развитию осложнений.
Основные возможные осложнения:
- бесплодие;
- рак шейки матки;
- другие злокачественные образования, не только половых органов;
- невозможность выносить ребенка;
- снижение иммунитета, отсутствие защиты перед другими инфекциями. Часто такие больные из-за определенного образа жизни заражаются ВИЧ, сифилисом, вирусными гепатитами;
- склероз длительно воспаленных органов, снижение функциональности;
- снижение либидо.
Часто заболевание диагностируется в период возникновения осложнений, когда нет возможности полностью излечить пациента от органических поражений, к которым приводит инфекция.
Методы диагностики
О чем спросит врач при первой консультации, когда услышит специфические для венерических заболеваний жалобы:
- как мог заразиться человек, практикует ли небезопасный секс, сколько половых партнеров имеет;
- не было ли изнасилования;
- когда и с чего начались проблемы;
- есть ли боли при сношении, мочеиспускании.
Также важно определить образованность пациента, узнать, имеет ли он представление о венерических патологиях. Далее врач исследует выделения, их вид, возьмет мазок.
После сбора анамнеза и проведения гинекологического обследования назначаются лабораторные и, по необходимости, инструментальные тесты для установления окончательного диагноза.
Необходимые тесты:
- кольпоскопия (исследование шейки матки при гинекологическом обследовании);
- микроскопия мазка, взятого из шейки;
- микробиологическое исследование;
- иммунологический метод (определение наличия антител);
- ПЦР-тест, то есть определение наличия ДНК микроорганизмов.
Тесты позволяют установить клинический диагноз, наличие осложнений, запланировать индивидуальную терапию.
Методы лечения
Назначением противомикробных препаратов занимается только врач-венеролог после установления точного диагноза. Заниматься самолечением без должной диагностики может быть не только неэффективно, но и опасно.
Назначается курс противопаразитарных средств не только больному, но и всем половым партнерам. На время лечения необходимо использовать презерватив. Параллельно обязательно назначается терапия против сопутствующих венерических болезней.
У беременных их состояние является относительным противопоказанием для приема антипаразитарных препаратов, к которым чувствительны трихомонады. Назначается лечение только во втором триместре и только по строгим показаниям врача. В первом триместре можно только следить за состоянием плода.
Основные средства, которые используются в терапии:
- группа 5-нитроимидазола (метронидазол, тинидазол и др.). Только для приема внутрь. Препараты местного применения (свечи, вагинальные препараты) не являются эффективными;
- дополнительная терапия (иммунотерапия, физиотерапия).
Лечение требует полного отказа от спиртных напитков. Перед началом лечения необходимо убедиться в отсутствии беременности.
Первые симптомы заболевания – поражение половых органов
Профилактические методы
Существуют только неспецифические методы предотвращения заражения:
- наличие постоянных половых партнеров;
- информирование населения о путях передачи, опасности, признаках патологии;
- периодические гинекологические консультации, диспансеризация у семейного врача.
Врачи должны информировать пациентов об опасности и рисках, о разнообразии клинической картины различных патологий, которые передаются половым путем.
Трихомониаз и другие инфекции, передающиеся половым путем, являются серьезной современной проблемой, снижающей фертильность, качество и продолжительность жизни. Несерьезное отношение к профилактике и выявлению заболеваний приводят к серьезным последствиям, поэтому так важна своевременная диагностика заболевания.
Читайте далее: первые признаки хламидиоза у женщин
Видео



