Инфекция мягких тканей – острый воспалительный процесс различной локализации, вызванный гноеродной микрофлорой. Для развития инфекционного воспаления необходимо 3 основных условия: возбудитель инфекции, входные ворота и макроорганизм (организм человека).
К наиболее частым возбудителям у детей относятся: стафилококк, стрептококк, кишечная палочка. Сложность лечения инфекции мягких тканей связана с годами выработанной устойчивостью микроорганизмов к антибактериальной терапии – в связи с широким применением антибиотиков в последние десятилетия.
Входными воротами, как правило, служат поврежденные кожные покровы и слизистые. Микроорганизмы проникают в тело ребенка через различные ссадины, укусы, царапины, потертости и даже через выводные протоки потовых и сальных желез.
Учитывая особенности детской кожи — относительно большое содержание межклеточной жидкости, обильное кровоснабжение, легкая ранимость, слабое развитие базальной мембраны — инфекции мягких тканей достаточно часто встречаются у детей.
Некротическая флегмона новорожденных
Острое гнойно-некротическое воспаление подкожно-жировой клетчатки, характеризующееся тяжелым течением в связи с быстрым формированием обширных зон некроза подкожно-жировой клетчатки с последующей ее отслойкой и некрозом кожи. Встречается только в период новорожденности.
Причина возникновения данной патологии кроется в нарушении принципов ухода за ребенком и несоблюдении гигиены.
Типичная локализация — области лопаток, крестца, поясницы.
В начале воспаления появляется пятно красного цвета с очагом некроза в центре, уплотнением и отеком мягких тканей. В дальнейшем отмечается флюктуация в центре очага (размягчение тканей при пальпации). За сутки процесс распространения заболевания может охватить достаточно обширный участок кожи. В более тяжелых случаях происходит отслаивание и некроз тканей с формированием серьезных дефектов. Поэтому ребенок с таким диагнозом нуждается в экстренной госпитализации и проведении комплексного лечения.
Гнойный мастит
Острое воспаление грудной железы, наиболее часто встречающееся у детей грудного возраста. Причина – физиологическое нагрубание железистой ткани, проникновение микроорганизма через поврежденную кожу и выводные протоки. Проявляется увеличением железы в размерах.
При пальпации определяется отек, болезненность, покраснение кожи в месте воспаления, а в последующем – флюктуации. Кроме того, повышается температура тела.
Омфалит

Острое воспаление кожи и подкожной клетчатки в области пупочной ранки, возникшее вследствие инфицирования пупочной раны.
Выделяют 3 формы омфалита, в зависимости от степени выраженности воспалительного процесса.
- Катаральный — проявляется длительным заживлением пупочной раны и серозным отделяемым.
- Флегмонозный — инфекция распространяется на окружающие ткани. Определяется гиперемия, отек самой пупочной раны и в околопупочной области. Отделяемое из раны гнойное. Общее состояние ребенка страдает, отмечается повышение температуры тела, появляются симптомы интоксикации. Осложнением флегмонозной формы является флегмона (острое разлитое гнойное воспаление) передней брюшной стенки.
- Гангренозный (некротический) – встречается очень редко и обычно у ослабленных детей (с иммунодефицитом, гипотрофией и т. д.). При этой форме процесс распространяется в глубину, происходит расплавление клетчатки. Кожа в области пупка приобретает темно-багровый или синюшный оттенок. В тяжелых случаях могут некротизироваться все слои передней брюшной стенки с развитием перитонита.
Общее состояние ребенка тяжелое – температура тела снижается ниже 36 градусов, ребенок истощен, заторможен, не реагирует на окружающие раздражители.
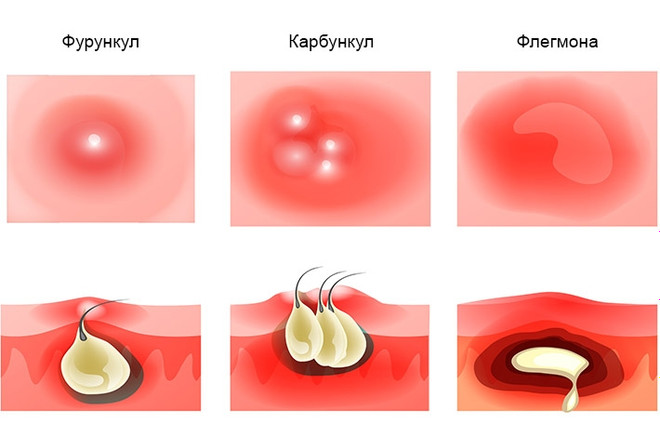
Фурункул
Острое гнойно-некротическое воспаление одного волосяного фолликула и прилежащей к нему сальной железы. Чаще всего воспаление вызывает золотистый стафилококк. Изначально появляется небольшой узелок и покраснение вокруг него, в центре располагается волос. Через 1-2 суток на его месте появляется пузырек с гнойным содержимым. При переходе в стадию формирования и отторжения гнойного стержня увеличивается зона самой гиперемии и отека. Формируется так называемая пирамида с гнойно-некротическим стержнем в центре. Постепенно кожа в области стержня расплавляется, и содержимое начинает отторгаться. После полного очищения от гнойно-некротических масс в этом месте образуется недостаток тканей, который в последующем замещается соединительной тканью. В итоге формируется втянутый рубец.
Карбункул
Острое гнойно-некротическое воспаление нескольких волосяных фолликулов и сальных желез с образованием единого инфильтрата. От фурункула его отличает массивный некроз кожи, захватывающий подкожно-жировую клетчатку. В начале воспаления образуется зона инфильтрата (воспаления) с гиперемией. Характерна тяжелая интоксикация и фебрильная температура 39-40°С.
На следующем этапе формируется зона некроза, после чего отмечается выделение гнойного содержимого через отверстия в области волосяных фолликулов.
Гидраденит
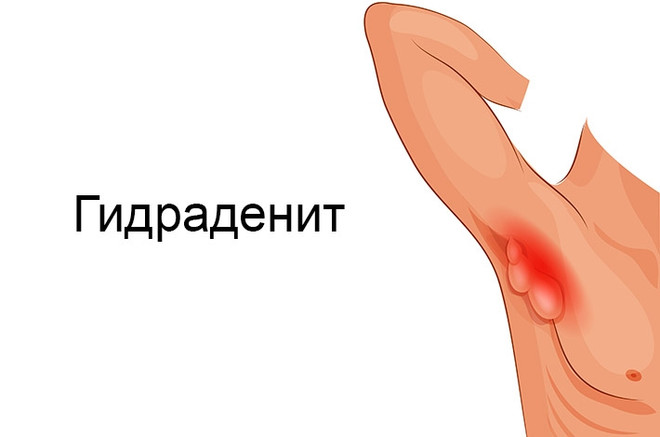
Гнойное воспаление потовых желез. Чаще всего возбудителем является золотистый стафилококк, который проникает в организм ребенка через потовые железы или ссадины. Наиболее частая локализация — подмышечная область, реже — паховая. Изначально появляется болезненный плотный отек небольших размеров, затем присоединяется гиперемия, кожа становится багрово-красной, неровной. При переходе в стадию абсцедирования (распространение гнойного процесса на подкожную клетчатку) в центре очага появляется флюктуация (размягчение тканей при пальпации). Часто острый гидраденит имеет рецидивирующее течение.
Лимфаденит и лимфангиит
Острое воспаление лимфатического узла и лимфатических сосудов. Чаще всего причина кроется во вторичном инфицировании. Первоначальными источниками могут быть инфекции ЛОР-органов, карбункул, фурункул и др. Инфицирование происходит преимущественно лимфатическим, реже гематогенным путем. Чаще всего острый лимфаденит встречается у детей первых лет жизни в связи с анатомической незрелостью лимфатических узлов. Первые клинические признаки — увеличенный лимфоузел в размерах и его болезненность.
При прогрессировании инфекции отек увеличивается, кожа краснеет, пальпируется резко болезненный конгломерат лимфоузла. В динамике происходит абсцедирование.
Панариций
Острое гнойное воспаление тканей пальцев кистей рук и стоп. Степень тяжести интоксикации зависит от вида панариция.
Виды панариция:
- Кожный: воспаление локализуется лишь в сосочковом слое кожи и эпидермиса, имеет наиболее благоприятное течение. При кожной форме представлен в виде пузыря, боль и отек слабо выраженные, признаков интоксикации практически нет.
- Ногтевой (подногтевой): очаг гнойной инфекции находится под ногтевой пластиной. Часто ребенок жалуется на пульсирующую боль в пальце.
- Паронихий: это воспаление околоногтевого валика, который отекает и краснеет. Со временем под кожей скапливается гной.
- Подкожный панариций: локализуется в подкожно-жировой клетчатке пальца. Для подкожной формы характерна нарастающая, дергающая боль, умеренно выраженный отек и гиперемия.
- Сухожильный: поражает сухожильное влагалище и сухожилие пальца. Особенность сухожильного панариция заключается в том, что при попытке разгибания пальца появляется резкая боль, которая стихает при сгибании.
- Суставной: очаг воспаления находится в суставной щели и затрагивает связочный и хрящевой аппарат пальца.
- Костный: воспаление локализуется в костной ткани пальца. При костной форме — палец утолщен на уровне воспаления, боль пульсирующая, выраженные признаки интоксикации. В динамике может сформироваться свищ с гнойным отделяемым.
- Пандактилит: наиболее тяжелый вариант течения. Характеризуется воспалением всех тканей пальца. Отмечают местные симптомы: боль, гиперемия, отек.
Абсцесс
Ограниченное скопление гноя в тканях и органах. Абсцесс имеет одну важную особенность — наличие оболочки, внутренней стенки гнойника, которая ограничивает гнойный процесс. Клиническая картина складывается из общих и местных проявлений. К общим относится интоксикация, повышение температуры тела, слабость. Среди местных симптомов — отек, гиперемия, нарушение функции и флюктуация.
Флегмона
Острое разлитое воспаление жировой клетчатки и клетчаточных пространств. Особенностью флегмон является разлитое, а не ограниченное воспаление. Она может быть как самостоятельным заболеванием, так и осложнением других гнойных процессов. Клиническая картина характеризуется быстрым распространением, разлитым уплотнением и покраснением, выраженной болью, высокой температурой и ярко выраженной интоксикацией.
Достаточно часто встречается форма флегмоны с быстрым распространением гнойного процесса на подкожную и межмышечную клетчатки.
Диагностика
При поверхностном воспалении диагностика не вызывает трудностей. Диагноз устанавливают на основании клинической картины. В тех случаях, когда очаг инфекции располагается глубоко, при наличии местных симптомов воспаления необходимо использовать дополнительные методы исследования.
- УЗИ мягких тканей: дает возможность точно определить наличие свободной жидкости и полости, что является показанием для оперативного лечения.
- ОАК покажет повышенное содержание лейкоцитов (за счет клеток нейтрофилов) и ускорение СОЭ.
- При затруднении в диагностики назначают КТ, которое дает возможность определить расположение абсцесса и оценить его структуру и объем.
Лечение
Выделяют 3 основных принципа лечения:
- Воздействие на макроорганизм. Заключается в коррекции интоксикационного синдрома, поддержании и стимуляции организма в борьбе с инфекцией.
- Воздействие на микроорганизм.Заключается в назначении антибактериальной терапии, учитывая индивидуальные особенности каждого ребенка, тип инфекции, устойчивость возбудителя, распространенность процесса.
- Лечение местного процесса. Заключается в хирургических и физиотерапевтических мероприятиях. При абсцедировании производится вскрытие и дренирование гнойного очага с последующими перевязками.
Физиотерапия назначается при инфильтратах, когда гной еще не образовался, и направлена на его рассасывание, улучшение трофики тканей. В стадии очищения раны способствует скорейшему заживлению.
Самым грозным и тяжелым осложнением инфекций мягких тканей является сепсис, при котором возбудитель, попадая в кровь, распространяется по всему организму. Поэтому для назначения конкретного лечения необходимо обратиться к специалисту.
Литература:
- Абаев Ю.К., Адариченко А.А., Зафранская М.М. Гнойная хирургия детского возраста: меняющая перспективы // Детская хирургия — 2004 № 6. – С. 4-9.
- Баиров Г.А., Рошаль Л.М. Гнойная хирургия детей. М. – Медицина. — 1991 – 267 с.
- Войно-Ясенецкий В.Ф. Очерки гнойной хирургии. СПб, 2000. — 704 с.
- Федоров Н.Н., Светухин А.М. Избранный курс лекция по гнойной хирургии. М. Миклош, 2005 — 365 с.
Фото: Depositphotos


